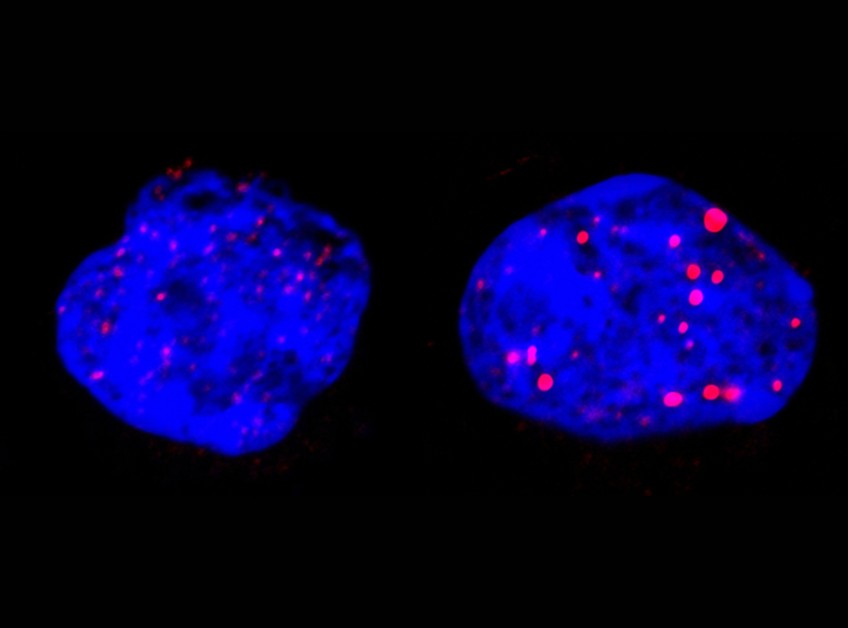
Cellules leucémiques avant (gauche) et après traitement (droite). Le bleu représente l’ADN du noyau, le rouge les corps nucléaires PML. Ceux-ci sont réorganisés par le traitement PML/RARA.
(c) Inserm/Halftermeyer, Juliane
Une équipe Inserm de l’Institut Mondor de recherche biomédicale vient d’identifier un interrupteur clé de la réponse immunitaire et propose une nouvelle piste d’immunothérapie contre les leucémies. Et peut-être d’autres cancers par la suite. Ces travaux sont publiés dans la revue Blood.
Vers une nouvelle immunothérapie contre le cancer ? C’est peut-être ce qui se dessine grâce aux travaux menés au sein de l’unité Inserm 955 » Institut Mondor de recherche biomédicale » par l’équipe du Pr José Cohen, coordonnateur du centre d’investigation clinique de biothérapie de l’hôpital Henri-Mondor AP-HP,, dont les résultats viennent d’être publiés dans Blood. Alors qu’elle travaille sur le traitement des leucémies, cette équipe a découvert une clé de la régulation du système immunitaire qui permet de stimuler l’action des lymphocytes T et probablement d’augmenter l’élimination des cellules cancéreuses.
Ce sont leurs travaux sur la maladie du greffon contre l’hôte, une complication grave des greffes de cellules sanguines réalisées chez les patients atteints de leucémie, qui les ont mis sur la voie. Cette complication est due à l’attaque des cellules du receveur par des lymphocytes T trop actifs présents dans le greffon. Or, les chercheurs ont constaté que la présence de cellules T régulatrices (T reg) dans le greffon, une sous-population particulière de lymphocytes T dont le rôle est de freiner la réponse immunitaire, limitait ce phénomène. Et en injectant des cellules T reg supplémentaires au cours de la greffe, ils prévenaient l’apparition de l’attaque du greffon contre l’hôte chez la souris. Ils ont donc décidé d’aller plus loin et de comprendre comment ces cellules T reg étaient régulées.
TNFR2, interrupteur de la réponse immunitaire
Pour cela, ils ont effectué différentes expériences et ont finalement mis en évidence une boucle fermée entre les lymphocytes T conventionnels et les lymphocytes T reg, impliquant un récepteur clé appelé TNFR2. Lorsque les lymphocytes T conventionnels sont actifs, ils secrètent du facteur TNF qui se fixe sur les récepteurs TNFR2 présents à la surface des T reg. Ce signal stimule ces derniers qui inhibent alors la réponse des lymphocytes T conventionnels. A l’inverse, quand le récepteur TNFR2 est verrouillé, les T reg entrent en veille et les lymphocytes T s’activent.
« Ce récepteur TNFR2 est un véritable interrupteur de la réponse immunitaire. Lorsqu’il est en position ‘on’, il la freine. Lorsqu’il est en position ‘off’, il la stimule », explique José Cohen, responsable de ces travaux. Forts de cette découverte, les chercheurs entendent maintenant bloquer ce récepteur TNFR2 pour tenter d’améliorer la réponse immunitaire contre le cancer dans la droite ligne des immunothérapies.
« Le rôle de l’immunothérapie est de cibler des ‘check point’ de la réponse immunitaire pour lever les freins et lui permettre d’éliminer plus efficacement les cellules cancéreuses. Les traitements actuellement disponibles sont spécifiques d’une population de lymphocytes T appelés effecteurs, alors que nous proposons une nouvelle cible, les régulateurs. Ces traitements pourraient donc être complémentaires », précise le chercheur.
L’équipe a d’ores et déjà déposé un brevet pour protéger l’exploitation de ce récepteur dans le cadre des rechutes de leucémies post greffe. L’idée est maintenant de développer un anticorps anti-TNFR2 humain puis de tester cette stratégie thérapeutique chez la souris dite « humanisée ». Si les résultats sont concluants, des essais cliniques seront menés. En parallèle, cette approche est en cours d’évaluation pour d’autres types de cancers, y compris des tumeurs solides par l’équipe du Dr Benoit Salomon (CIMI-Paris), co-auteur de l’étude.