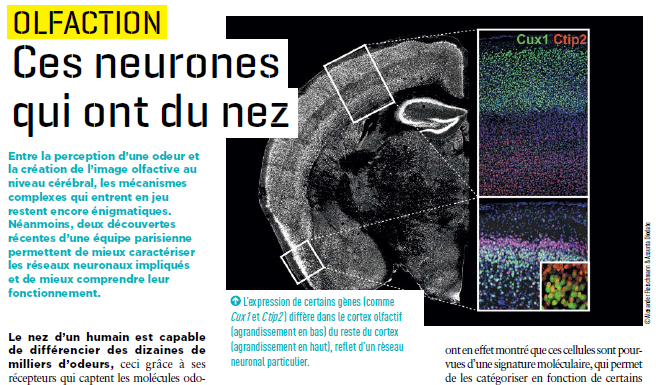
©Fotolia
L’infection virale Zika est toujours un problème de santé publique mondial. Son agent pathogène est le virus Zika transmis par les moustiques du genre Aedes. Depuis 2007, de nombreuses épidémies ont été recensées en Asie et en Afrique, et plus récemment en Amérique centrale et en Amérique du Sud. Si le virus est bien connu par les chercheurs et médecins, la fréquence d’apparition des complications neurologiques, leurs tableaux cliniques et leurs pronostics restent encore très énigmatiques. Dans une étude publiée dans Neurology, des équipes de chercheurs français*ont réussi à lever le voile sur les effets à long terme de ce virus.
L’infection par le virus Zika est responsable de graves maladies neurologiques, appelés neuroZika. De nombreuses études ont tenté de répertorier les conséquences neurologiques dues à l’infection au virus. Mais la plupart de ces études étaient limitées car elles ne s’intéressaient qu’aux patients adultes hospitalisés et se focalisaient sur le syndrome de Guillain-Barré ou sur des manifestations neuroinflammatoires aigues. En outre, des preuves biologiques d’infection par le virus Zika ont été rapportées de manière incohérente, en l’absence de pronostic.
Afin de rendre compte du spectre complet et du pronostic de neuroZika et d’identifier les facteurs prédictifs de mauvais pronostic, des équipes de recherche de l’Institut Pasteur à Paris, de l’Inserm, de l’Institut Pasteur de Guadeloupe, du Centre hospitalier universitaire de Guadeloupe, du Centre hospitalier universitaire de Martinique, de l’hôpital de la Pitié-Salpêtrière AP-HP et du CNRS, a mené une vaste étude d’observation basée sur la population lors de l’épidémie de 2016 aux Antilles françaises.
Pour ce faire, des neurologues, neurobiologistes et infectiologues se sont associés pour étudier le cas des malades du Zika. Ces chercheurs ont étudié tous les malades du Zika qui se sont présentés à l’hôpital et avaient consultés des médecins pour des symptômes neurologiques. Parmi ceux-ci, 87 patients, dont 6 enfants, avait un neuroZika.
La majorité des cas de neuroZika (54 patients) avaient des atteintes du système nerveux périphérique (nerfs). Dix-neuf autres avaient une atteinte du système nerveux central (cerveau et moelle épinière) et quatorze patients présentaient un tableau neurologique mixte, à la fois central et périphérique.
Un quart des patients avec neuroZika ont eu une ventilation assistée en Service de Réanimation. Tous ces cas montraient des traces d’acides nucléiques du virus Zika dans l’urine, le sang ou le liquide céphalo-rachidien. Un quart des cas avec neuroZika présentaient des séquelles entrainant une grave invalidité. Ces séquelles pouvaient être prédites par la détection des acides nucléiques du virus Zika dans l’urine, le sang ou le liquide céphalorachidien.« Ces résultats révèlent que le spectre du neuroZika revêt une grande diversité de manifestations cliniques. Ils soulignent aussi l’importance de la détection des acides nucléiques du virus pour mieux prendre en charge les malades qui pourraient présenter des graves séquelles à long terme » souligne Françoise Lazarini, chercheuse au sein de l’Unité de perception et mémoire olfactive dans le département des Neurosciences de l’Institut Pasteur.
Les séquelles à long terme sont donc fréquentes chez NeuroZika et le statut du virus à l’admission du patient peut informer du pronostic. Ces éléments doivent être pris en compte pour adapter le diagnostic et la prise en charge des malades avec neuroZika
*CHU de la Martinique, Faculté de Médecine de l’Université des Antilles, CIC Antilles Guyane, Inserm, Institut Pasteur, CNRS, AP-HP, Hôpital de la Pitié-Salpêtrière, Sorbonne Université, ICM