© Mathilde Touvier/Inserm
© Mathilde Touvier/Inserm
Parmi les trois millions et demi d’aliments et de boissons répertoriés dans la base de données Open Food Facts World en 2024, plus de 139 000 contiennent au moins un additif colorant alimentaire et plus de 700 000 au moins un conservateur. Trois nouvelles études montrent des associations entre la consommation de ces additifs et un risque accru de cancer, de diabète de type 2, de maladies cardiovasculaires et d’hypertension. Ces travaux sont menés par une équipe de chercheurs et de chercheuses de l’Inserm, d’INRAE, de l’Université Sorbonne Paris Nord, de l’Université Paris Cité et du Cnam, au sein de l’Équipe de recherche en épidémiologie nutritionnelle (Cress-Eren). Ils sont publiés dans les revues Diabetes Care, European Journal of Epidemiology et European Heart Journal.
Malgré l’utilisation généralisée des additifs alimentaires sur le marché mondial, nous manquons d’études épidémiologiques examinant leurs liens avec l’incidence de maladies chroniques, en raison de l’absence, jusqu’à présent, de données précises sur l’exposition spécifique à chaque substance dans les études en population.
C’est pour remédier à cette lacune que l’équipe dirigée par Mathilde Touvier, directrice de recherche à l’Inserm, mène des travaux épidémiologiques à grande échelle.
Les chercheuses et les chercheurs ont étudié les liens entre la consommation d’additifs colorants alimentaires et de conservateurs et la santé des participants de la cohorte française NutriNet-Santé (plus de 100 000 personnes) et publie une série de trois études sur le sujet, apportant de nouvelles connaissances pour permettre d’éclairer les politiques publiques.
Sur les emballages, ils correspondent généralement aux codes européens compris entre E100 et E199 (pour les colorants), entre E200 et E299 (pour les conservateurs au sens strict) et entre E300 et E399 (pour les additifs conservateurs antioxydants).
Deux de ces publications montrent pour la première fois des associations entre la consommation d’additifs colorants alimentaires et le risque accru de diabète de type 2 (Diabetes Care) et de cancer (European Journal of Epidemiology). Ces additifs sont utilisés pour ajouter ou redonner de la couleur aux aliments afin de les rendre plus attractifs. Ce sont des marqueurs caractéristiques des aliments ultra-transformés.
La troisième publication, dans l’European Heart Journal, montre une association entre la consommation de conservateurs, additifs prolongeant la durée de vie des aliments qui les contiennent, et le risque d’hypertension et de maladies cardiovasculaires.
Ces données revêtent une importance stratégique en santé publique compte tenu de la nature généralisée mais évitable de l’exposition aux additifs alimentaires au sein de la population.
Parmi les résultats emblématiques, les chercheuses et les chercheurs ont mis en évidence les associations suivantes :
- les colorants alimentaires pris dans leur globalité étaient associés à une augmentation de 38 % du risque de diabète de type 2 chez les plus forts consommateurs, comparé aux plus faiblement exposés. Parmi les différents types de colorants, les caramels étaient associés à une augmentation de 43 % tandis que les colorants caroténoïdes (E160) à une augmentation de 39 % ; le bêta-carotène (additif alimentaire, E160a) à une augmentation de 44 % ; le caramel ordinaire (E150a) à une augmentation de 46 % ; la curcumine (E100) à une augmentation de 49 % et les anthocyanes (E163) à une augmentation de 40 % du risque de diabète de type 2 ;
- les colorants alimentaires pris dans leur globalité étaient associés à une augmentation de 14 % du risque de cancer global, à une augmentation de 21 % du risque de cancer du sein et à une augmentation de 32 % du risque de cancer du sein post-ménopausique. Certains colorants pris individuellement ont également été associés à des surrisques : le bêta-carotène (additif alimentaire, E160a) était associé à une augmentation de 16 % du risque de cancer global et de 41 % du risque de cancer du sein ; le caramel ordinaire (E150a) était associé à une augmentation de 15 % du risque de cancer global.
- les conservateurs pris dans leur globalité étaient associés à une augmentation de 24 % du risque d’hypertension chez les plus forts consommateurs comparé aux plus faiblement exposés ; les conservateurs non-antioxydants à une augmentation de 29 % du risque d’hypertension et de 16 % du risque de maladies cardiovasculaires ; les conservateurs antioxydants à une augmentation de 22 % du risque d’hypertension. Parmi les 17 conservateurs alimentaires individuels consommés, huit étaient associés à une incidence plus élevée d’hypertension (dont le sorbate de potassium, E202 ; +39 %) et l’acide citrique (E330 ; +25 %) et un à une incidence plus élevée de maladies cardiovasculaires (acide ascorbique (E300 ; +15 %).
Concernant les conservateurs, ces résultats s’ajoutent à ceux de deux études récentes dans la cohorte NutriNet-Santé qui ont montré, début 2026, des associations entre la consommation de ces additifs omniprésents et le risque de cancer et de diabète de type 2.
Ces résultats constituent les premières études épidémiologiques à grande échelle sur un large spectre de colorants et de conservateurs, en association avec ces pathologies. Ils sont cohérents avec plusieurs travaux expérimentaux et mécanistiques, sur des modèles cellulaires ou animaux, qui ont également mis en évidence des effets délétères de certains de ces additifs sur des marqueurs de santé.
Les autrices et les auteurs de ce travail concluent que ces résultats soulignent la nécessité d’une réévaluation par les autorités sanitaires de la sécurité de ces additifs pour intégrer ces nouvelles connaissances scientifiques et mieux protéger la population. Concernant les conservateurs, cette réévaluation devra également intégrer une approche bénéfice/risque. Dans l’attente, ces travaux viennent appuyer les conseils du Programme national Nutrition santé recommandant de limiter l’exposition aux additifs alimentaires non essentiels et de privilégier les aliments pas ou peu transformés.
La collecte et l’analyse des données de la cohorte NutriNet-Santé
Entre 2009 et 2024, les volontaires inclus dans la cohorte NutriNet-santé ont déclaré leurs antécédents médicaux, leurs données sociodémographiques, leurs habitudes en matière d’activité physique, ainsi que des indications sur leur mode de vie et leur état de santé. Ils ont également renseigné régulièrement en détail leurs consommations alimentaires en transmettant aux scientifiques des enregistrements complets sur plusieurs périodes de 24 heures, incluant les noms et les marques des produits industriels consommés. Ceci, mis en relation avec plusieurs bases de données (Oqali, Open Food Facts, GNPD) et couplé à des dosages d’additifs dans les aliments et les boissons et à une collecte de données de doses auprès de l’autorité européenne des aliments (EFSA), a permis d’évaluer les expositions des participants aux additifs, et notamment aux colorants et aux conservateurs, au fil du suivi.
Les analyses ont tenu compte des profils sociodémographiques des participants, de leur consommation de tabac et d’alcool, de la qualité nutritionnelle de leur régime alimentaire (calories, sucre, sel, graisses saturées, fibres…) et de multiples autres facteurs qui auraient été susceptibles de biaiser les associations étudiées.
Au-delà des sommes globales de types d’additifs (37 additifs colorants et 58 conservateurs détectés au total dans les enregistrements alimentaires des participants), 10 colorants et 17 conservateurs ont pu être analysés individuellement en lien avec les pathologies étudiées. Il s’agit des additifs consommés par au moins 10 % des participants de la cohorte.
Les études portant sur les colorants ont suivi les participants entre 2009 et 2023 alors que celle portant sur les conservateurs les a suivis un an de plus (2009-2024). Pour chaque étude, les personnes déjà diagnostiquées de la pathologie étudiée avant le début du suivi étaient exclues des modèles statistiques. Par conséquent, chacune porte sur un effectif total différent : 105 260 participants pour l’étude sur les colorants et le risque de cancer (4 226 cas incidents, dont 1 208 cancers du sein, 508 cancers de la prostate et 352 cancers colorectaux), 108 723 pour le risque de diabète de type 2 (1 131 cas incidents) et 112 395 pour celle sur les conservateurs (2 450 cas incidents de maladies cardiovasculaires et 5 544 cas incidents d’hypertension).
L’étude NutriNet-Santé est une étude de santé publique coordonnée par l’Équipe de recherche en épidémiologie nutritionnelle (Cress-Eren, Inserm/INRAE/Cnam/Université Sorbonne Paris Nord/Université Paris Cité), qui, grâce à l’engagement et à la fidélité de plus de 183 000 Nutrinautes fait avancer la recherche sur les liens entre la nutrition (alimentation, activité physique, état nutritionnel) et la santé. Lancée en 2009, l’étude a déjà donné lieu à plus de 350 publications scientifiques internationales.
L’appel au recrutement de nouveaux Nutrinautes est toujours en cours afin de continuer à faire avancer la recherche sur les relations entre la nutrition et la santé.
En consacrant quelques minutes par mois pour répondre, via Internet, sur la plateforme sécurisée etude-nutrinet-sante.fr aux différents questionnaires relatifs à l’alimentation, à l’activité physique et à la santé, les participants contribuent à faire progresser les connaissances sur les relations entre l’alimentation et la santé. Par ce geste citoyen, chacun peut facilement devenir un acteur de la recherche publique et, en quelques clics, jouer un rôle important dans l’amélioration de la santé de tous et du bien-être des générations futures.

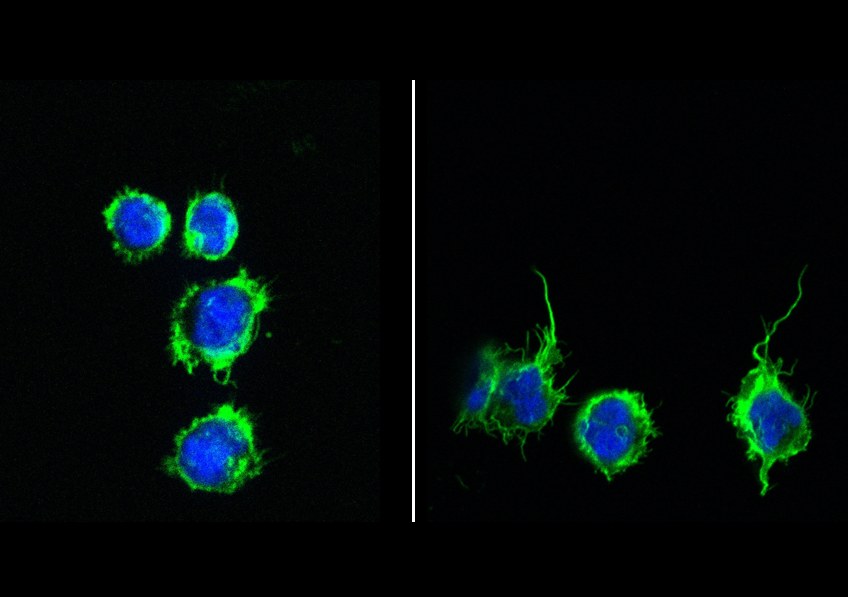


 Activation d’une cellule dendritique après la capture d’exosomes tumoraux reprogrammés par la dendrogénine A. © Sandrine Silvente-Poirot.
Activation d’une cellule dendritique après la capture d’exosomes tumoraux reprogrammés par la dendrogénine A. © Sandrine Silvente-Poirot.