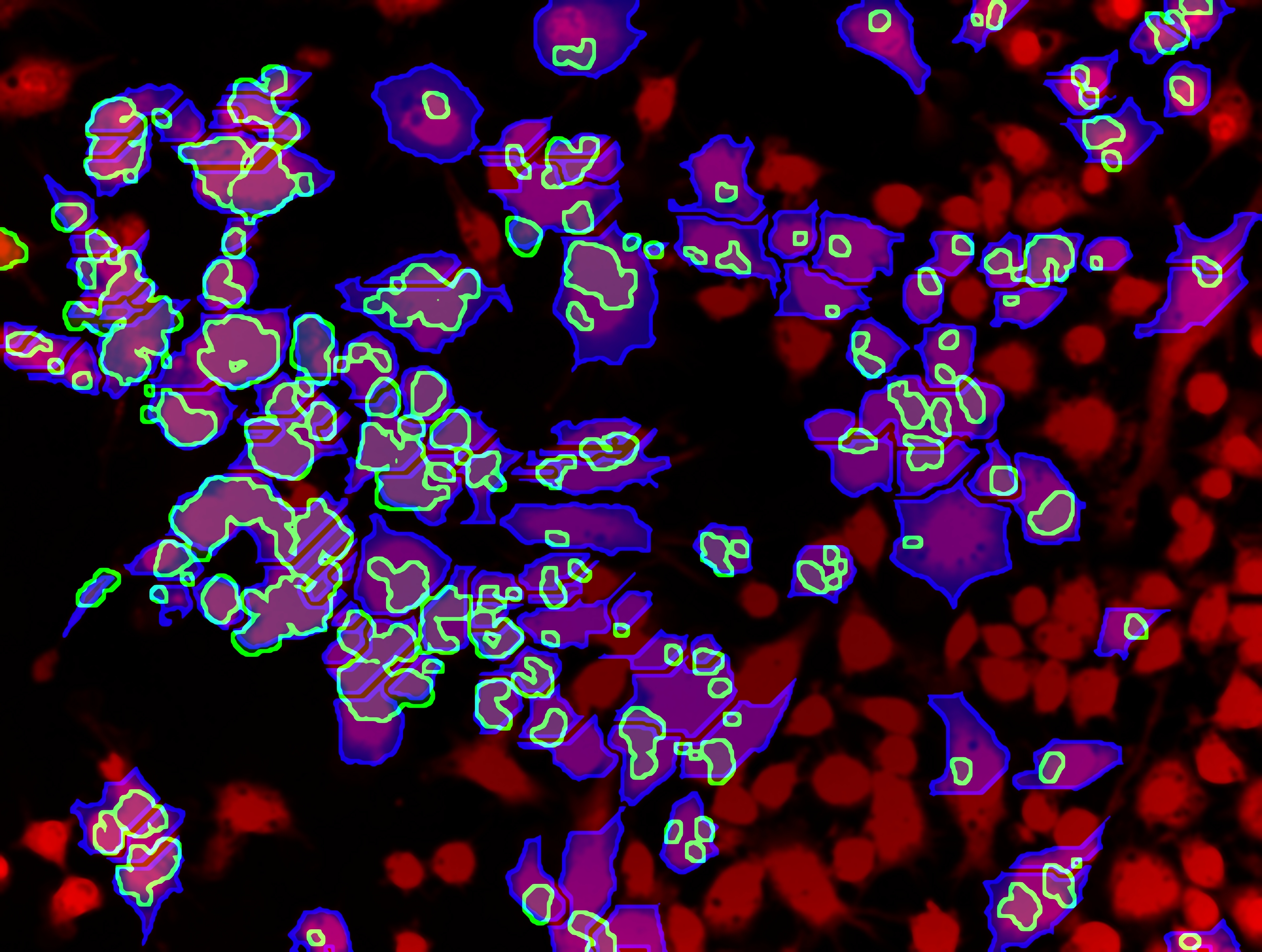
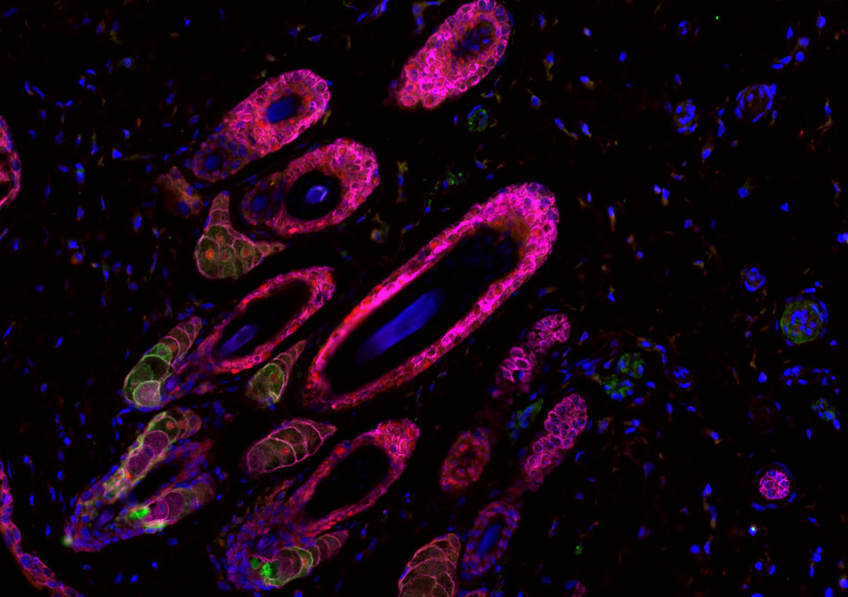
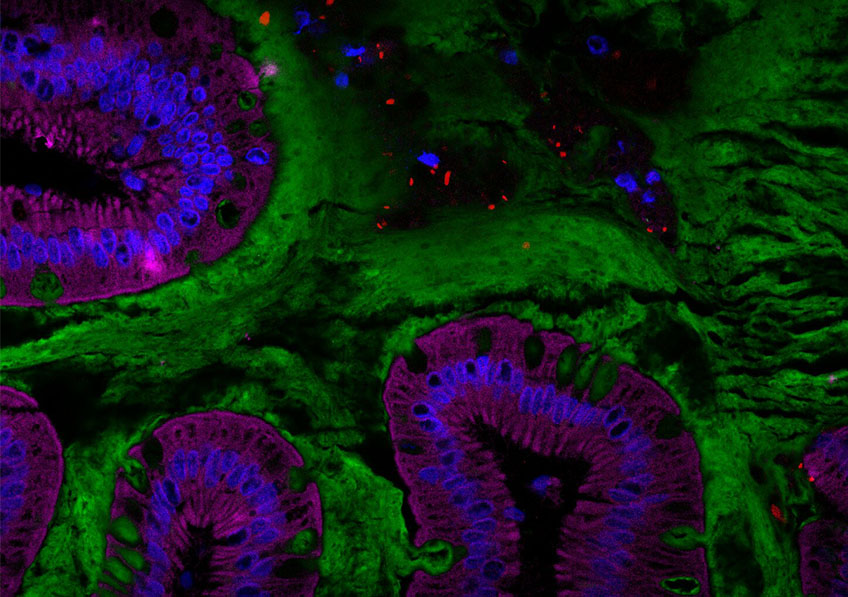
Détection de macrophages (en rouge et indiqués par les flèches noires) dans des tumeurs de souris non traitées à la DAP (à gauche) et de souris traitées à la DAP (à droite) © Carmen Sandoval Pacheco et Fabrice Lejeune/Inserm
Détection de macrophages (en rouge et indiqués par les flèches noires) dans des tumeurs de souris non traitées à la DAP (à gauche) et de souris traitées à la DAP (à droite) © Carmen Sandoval Pacheco et Fabrice Lejeune/Inserm
Des chercheurs de l’Inserm, de l’université de Lille, du CHU de Lille, de l’Institut Pasteur de Lille, et du CNRS, viennent de développer une nouvelle approche d’immunothérapie innovante qui exploite le « talon d’Achille » des cellules cancéreuses : leur forte propension à accumuler des mutations. Cette découverte ouvre la voie à de nouvelles approches thérapeutiques pour stimuler le système immunitaire contre les tumeurs. En utilisant la 2,6-diaminopurine (DAP), l’un des principes actifs contenus dans le champignon commun Lepista flaccida, ils sont arrivés à rendre visibles les cellules cancéreuses et ainsi entraîner une réponse du système immunitaire. Le traitement a permis de réduire la croissance de tumeurs chez la souris. Ces résultats préliminaires sont encourageants pour envisager une nouvelle piste d’immunothérapie. Ils sont publiés dans la revue Molecular Therapy.
Contrairement aux agents infectieux, les cellules cancéreuses proviennent du patient lui-même et peuvent donc échapper à la surveillance immunitaire. L’enjeu majeur de l’immunothérapie est de les rendre détectables par les défenses naturelles de l’organisme.
Certains traitements utilisent des médicaments capables de stimuler le système immunitaire pour renforcer sa capacité à lutter contre les cellules cancéreuses/tumorales : c’est ce qu’on appelle l’immunothérapie. Cette approche vise soit à amplifier la réaction immunitaire, soit à aider l’organisme à mieux détecter puis éliminer les cellules cancéreuses.
Les traitements par immunothérapies sont efficaces chez les patients réceptifs, mais 50 à 80 % des malades n’y répondent pas et l’activation généralisée du système immunitaire peut induire des effets secondaires importants. Trouver d’autres solutions pour activer nos défenses naturelles est donc un enjeu de taille de la recherche en oncologie.
Dans une nouvelle étude, une équipe dirigée par Fabrice Lejeune, directeur de recherche Inserm au sein du laboratoire Hétérogénéité, plasticité et résistance aux thérapies des cancers (Inserm/CNRS/Université de Lille/CHU Lille/Institut Pasteur de Lille) a identifié une manière originale d’y parvenir.
Lors de la division cellulaire, des mutations peuvent survenir au sein des cellules. Les cellules cancéreuses, du fait de leur division rapide, accumulent beaucoup plus de mutations que les cellules saines. En théorie, ces mutations devraient donner naissance à des protéines défectueuses dont la présence aurait la capacité de fortement stimuler le système immunitaire, l’incitant à détruire les cellules porteuses de ces protéines. Or, que la cellule soit cancéreuse ou non, un mécanisme de contrôle de qualité y empêche que des protéines défectueuses ne soient synthétisées à partir des mutations. Ce mécanisme, voulu protecteur, est paradoxalement problématique dans le cas du cancer : il permet aux cellules cancéreuses de continuer leur prolifération en passant sous le radar du système immunitaire.
Les chercheurs ont montré qu’il est possible de contourner cet obstacle grâce à une molécule appelée 2,6-diaminopurine (DAP)[1] sur un modèle de cancer de souris. Déjà connue pour sa capacité à réactiver la production de protéines en présence d’un type spécifique de mutations, la DAP a permis ici la fabrication de protéines mutantes spécifiques aux cellules cancéreuses. Ces protéines présentent une « signature » particulière qui n’existe pas dans les cellules normales et qui les rend détectables par le système immunitaire.
Présentée au système immunitaire, cette signature déclenche une réponse immunitaire ciblée : les cellules cancéreuses deviennent visibles et peuvent être détruites. Chez la souris, ce traitement expérimental a permis de ralentir la croissance tumorale et d’attirer des cellules immunitaires au cœur de la tumeur.
« Ces résultats constituent une étape importante vers de nouvelles stratégies d’immunothérapie anticancéreuse. Des travaux complémentaires seront nécessaires pour évaluer l’efficacité et la sécurité de cette approche chez l’être humain », explique Fabrice Lejeune, dernier auteur de l’étude.
[1] Dans de précédents travaux, l’équipe de recherche de Fabrice Lejeune a identifié la molécule de la DAP à partir d’un extrait de champignon, le Lepista flaccida. Dans cette étude, la DAP testée sur l’animal est issue de synthèse chimique.






 © Photo de
© Photo de