L’équipe de recherche a examiné les impacts sur le comportement de l’exposition à douze substances suspectées ou reconnues comme des perturbateurs endocriniens pendant la grossesse (image d’illustration). © Adobe Stock
L’équipe de recherche a examiné les impacts sur le comportement de l’exposition à douze substances suspectées ou reconnues comme des perturbateurs endocriniens pendant la grossesse (image d’illustration). © Adobe Stock
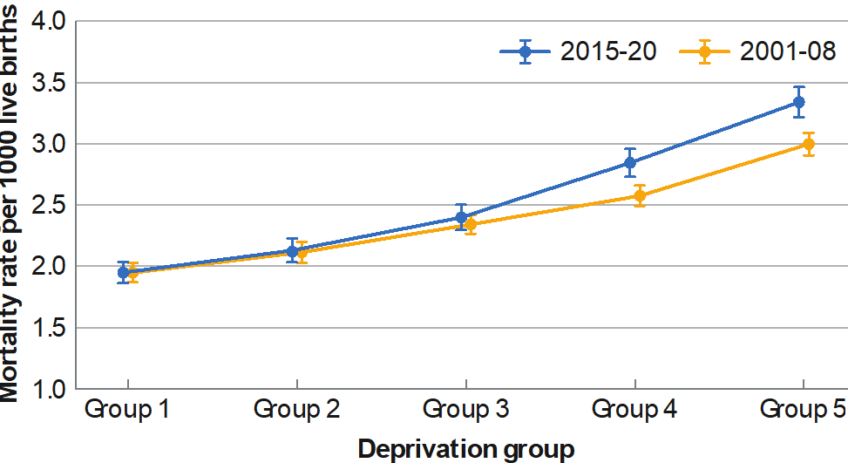
Une étude de l’Inserm, en collaboration avec le CNRS, l’Université Grenoble Alpes (UGA), le centre hospitalier universitaire Grenoble Alpes (CHU), et le Barcelona Institute for Global Health (ISGlobal) publiée le 10 décembre 2025 dans la revue Lancet Planetary Health montre une association entre l’exposition au troisième trimestre de la grossesse à deux phénols synthétiques, le méthylparabène et le bisphénol S, communément retrouvés dans les produits de notre quotidien (aliments, cosmétiques, plastiques…), et des résultats à des scores issus de questionnaires qui pourraient suggérer des troubles du comportement chez l’enfant. De nouvelles études seront nécessaires pour confirmer ces résultats et mieux comprendre les mécanismes en jeu.
Alors que les troubles du neurodéveloppement chez l’enfant sont en augmentation, le rôle des facteurs environnementaux est de plus en plus questionné. Parmi eux figurent les polluants chimiques tels que les perturbateurs endocriniens présents dans de nombreux produits du quotidien, comme certains composés phénoliques et les parabènes. Toutefois, établir une relation de causalité pour chaque substance reste complexe et les mécanismes sous-jacents à ces effets sont encore mal compris.
Une étude réunissant des chercheurs de l’Inserm, en collaboration avec le CNRS, l’Université Grenoble Alpes (UGA), le centre hospitalier universitaire Grenoble Alpes (CHU), et le Barcelona Institute for Global Health (ISGlobal)[1] publiée le 10 décembre dans la revue Lancet Planetary Health suggère une association entre des scores issus de questionnaires qui pourraient suggérer des troubles du comportement chez l’enfant et l’exposition prénatale à deux polluants chimiques : le bisphénol S, un perturbateur endocrinien reconnu, et le méthylparabène (un conservateur utilisé notamment dans des produits cosmétiques et alimentaires), suspecté d’être lui aussi un perturbateur endocrinien.[2]
« C‘est particulièrement préoccupant, car le bisphénol S est utilisé comme un substitut du bisphénol A, dont l’utilisation a été interdite pour certains usages, tels que les contenants alimentaires. Or, de plus en plus d’études suggèrent des effets néfastes sur la santé, alors même que nous sommes de plus en plus exposés à cette substance », explique Claire Philippat, chercheuse à l’Inserm et dernière autrice de cette étude.
Ces résultats se fondent sur deux cohortes clés pour l’étude de l’effet des polluants chimiques sur la santé de l’enfant : la première, composée de 1 080 mères et de leurs enfants recrutés à Barcelone[3] entre 2018 et 2021, et la seconde, de 484 mères et de leurs enfants recrutés dans la région grenobloise entre 2014 et 2017[4].
L’équipe de recherche s’est intéressée aux conséquences de l’exposition à 12 substances suspectées ou reconnues comme des perturbateurs endocriniens par les autorités sanitaires[5] lors de la grossesse : des bisphénols, des parabènes et d’autres composés phénoliques comme le triclosan, mesurées via des prélèvements d’urine répétés.
« C’est une des forces de ces cohortes : les femmes ont recueilli jusqu’à 42 échantillons pendant la grossesse alors que les études précédentes en avaient au maximum trois. Cela permet une vraie amélioration de la mesure de l’exposition à ces substances », explique la chercheuse.
Après la naissance, le comportement des enfants a été évalué entre un an et demi et deux ans à l’aide du Child Behaviour Checklist (CBCL), un questionnaire rempli par l’un des parents pour dépister d’éventuels troubles du comportement, tels que des difficultés d’attention ou des comportements anxieux, dépressifs ou agressifs.
Résultat : une exposition au méthylparabène au troisième trimestre de grossesse est associée à des scores plus élevés à ce questionnaire, suggérant de possibles troubles du comportement chez l’enfant. De même, une exposition au bisphénol S, un perturbateur endocrinien reconnu, à la même période, est liée à des scores élevés, mais uniquement chez les garçons. Aucun effet cocktail, issu du mélange des différents phénols, n’a en revanche été observé.
Pour comprendre par quels mécanismes ces composés pourraient affecter le comportement des enfants, les chercheurs ont exploré l’hypothèse d’une implication de l’axe hypothalamo-hypophyso-surrénalien (HPA), dont le rôle est, entre autres, de réguler la réponse au stress dans l’organisme. Ils ont ainsi mesuré les concentrations de plusieurs hormones clés de ce système (cortisol, cortisone, déhydrocorticostérone) dans des mèches de cheveux prélevées chez les mères en fin de grossesse. Mais les variations hormonales observées n’ont pas permis d’expliquer le lien entre l’exposition prénatale aux polluants et les troubles du comportement des enfants.
« Nos résultats ne suffisent pas à écarter cette hypothèse, car il y a encore très peu d’études sur le sujet. Mais il est possible que d’autres mécanismes biologiques, tels que la perturbation de l’axe thyroïdien ou œstrogénique, soient impliqués », explique la chercheuse.
De nouvelles recherches seront nécessaires pour mieux comprendre les mécanismes en jeu.
« Bien que plusieurs études suggèrent un lien entre l’exposition aux perturbateurs endocriniens et les troubles du comportement, peu de recherches se sont intéressées au bisphénol S et au méthylparabène, ce dernier n’étant d’ailleurs pas officiellement reconnu comme perturbateur endocrinien, mais seulement suspecté. Il est donc essentiel de continuer à mener des études sur de larges cohortes, avec des mesures rigoureuses de l’exposition aux polluants, afin de mieux comprendre ces effets », conclut la dernière autrice.
[1] Cette étude a été financée par l’Anses, la Fondation de France et le fonds européen ATHLETE (Advancing Tools for Human Early Lifecourse Exposome Research and Translation), qui vise à mieux comprendre et prévenir les effets sur la santé de nombreux risques environnementaux, dès les premiers stades de la vie.
[2] https://echa.europa.eu/fr/brief-profile/-/briefprofile/100.002.532
[3] BiSC Project – Barcelona Life Study Cohort
[5]Cinq bisphénols (bisphénol A [BPA], bisphénol S [BPS], bisphénol F [BPF], bisphénol B [BPB], bisphénol AF [BPAF]), quatre parabènes (méthylparabène, éthylparabène, propylparabène, butylparabène), et trois autres phénols (triclosan, triclocarban, benzophénone-3 [BP-3])


 © Adobe Stock
© Adobe Stock


 Micrographie électronique à balayage d’Escherichia coli. © National Institute of Allergy and Infectious Diseases, National Institutes of Health
Micrographie électronique à balayage d’Escherichia coli. © National Institute of Allergy and Infectious Diseases, National Institutes of Health




 © Adobe stock
© Adobe stock
 © Photo Jannis Brandt/ Unsplash
© Photo Jannis Brandt/ Unsplash