
Le variant omicron serait apparu pour la première fois en Afrique du Sud, qui a donné l’alerte le 24 novembre 2021. Depuis, de nombreux pays ont annoncé avoir identifié des cas sur leur territoire. © AdobeStock
Le 26 novembre 2021, l’OMS a désigné un nouveau variant du SARS-CoV-2 – dit « omicron » – comme variant préoccupant (‘variant of concern’). Une décision qui s’appuie sur son groupe d’experts chargé de suivre l’évolution du virus (le Technical Advisory Group on Virus Evolution) qui s’est intéressé aux données disponibles à l’heure actuelle. A la fin du mois de décembre 2021, le variant est devenu dominant en France.
Les données consolidées sur omicron demeurent encore peu nombreuses, mais les premières analyses révèlent que ce variant serait caractérisé par plusieurs mutations qui pourraient particulièrement avoir un impact sur la transmissibilité du virus, dont des mutations au niveau de la protéine Spike (certaines étaient déjà présentes sur les variants alpha et delta et d’autres sont nouvelles).
Où le variant omicron a-t-il été détecté en premier ?
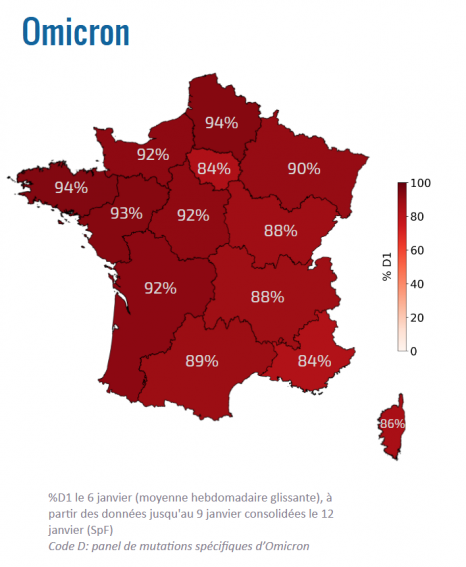
Le variant omicron serait apparu pour la première fois en Afrique du Sud, qui a donné l’alerte le 24 novembre 2021. Depuis, de nombreux pays ont annoncé avoir identifié des cas sur leur territoire. En France, il est devenu dominant à la fin du mois de décembre. Il représente par exemple 84 % des cas en Ile-de-France selon les données de Santé Publique France au 12 janvier 2022.
Quel impact sur la transmission et sur la maladie ?
Dès le mois de novembre, le nombre de cas a très fortement augmenté en Afrique du Sud dans les régions où le variant était présent. Les scientifiques ont voulu savoir si cette hausse des cas était liée aux caractéristiques de ce variant, qui le rendent plus transmissibles, ou à d’autres facteurs (par exemple un faible niveau de couverture vaccinale ou encore un faible respect des gestes barrière lié aux conditions de vie de populations à faible niveau socio-économique…).
Les premières études épidémiologiques suggèrent que l’explosion du nombre de cas liée à ce variant est due à plusieurs facteurs : il serait davantage transmissible, avec une période d’incubation plus courte. Le variant omicron aurait aussi une plus grande capacité à conduire à des réinfections.
Des publications internationales ont donné des premières indications sur la sévérité d’omicron par rapport à delta. Les premières données indiquent que le risque d’être hospitalisé lorsque l’on est infecté par ce variant, par rapport au variant delta, est trois fois inférieur lorsque l’on regarde les données brutes (deux fois inférieur lorsque l’on tient compte de certains facteurs comme l’âge, le statut vaccinal, le sexe, les infections passées…).
Chez les patients infectés par omicron qui sont hospitalisés, le risque d’aggravation est également plus faible. Ainsi, une publication issue d’Afrique du Sud suggère que le risque de faire une forme sévère chez les patients admis à l’hôpital est divisé par 4 pour omicron par rapport à delta. Par ailleurs, la durée moyenne d’hospitalisation est de 4 jours avec ce variant (vs 8 jours avec le variant delta).
Les vaccins perdent-ils en efficacité ?
Depuis fin novembre, des données ont été publiées sur l’efficacité des vaccins pour lutter contre le variant omicron, notamment pour éviter les formes graves.
Selon les résultats d’une étude publiée par des équipes de l’Institut Pasteur et de l’Inserm dans la revue Nature le 23 décembre, Omicron serait moins sensible que ne l’est le variant Delta aux anticorps anti-SARS-CoV-2 obtenus après deux doses de vaccin ainsi qu’aux anticorps monoclonaux utilisés en clinique pour prévenir les formes graves de la maladie chez les personnes à risque. Les auteurs de cette étude ont analysé le sang de personnes ayant reçu deux doses du vaccin Pfizer ou AstraZeneca.
Ils ont observé que les anticorps présents dans leur sang n’étaient plus capables de neutraliser Omicron cinq mois après leur vaccination. Alors qu’une troisième dose de rappel avec le vaccin Pfizer, ou l’injection d’une dose de vaccin chez les personnes ayant fait antérieurement une infection, augmentait les taux d’anticorps à un niveau suffisant pour neutraliser Omicron. D’après les conclusions des chercheurs, les nombreuses mutations présentes dans la protéine Spike du variant Omicron lui permettraient d’échapper en grande partie à la réponse naturelle du système immunitaire. Les études en cours ont pour objectif de comprendre pourquoi ce variant est plus transmissible d’un individu à l’autre et d’analyser la durée de protection de la 3ème dose.
A l’heure actuelle, plusieurs publications montrent que l’efficacité de la primo-vaccination pour prévenir l’infection à omicron diminue au bout de 6 mois. Avec la 3e dose (dose de rappel), il est toutefois possible de restaurer en partie cette efficacité.
Une publication parue début janvier dans le New England Journal of Medicine s’est aussi intéressée à l’effet de la vaccination sur la transmission virale (pour les variants alpha et delta). Les chercheurs se sont penchés sur l’excrétion virale. En comparant un groupe de patients infectés non vaccinés à un groupe vacciné, ils ont montré que les premiers ont une excrétion virale plus importante et transmettent plus le virus. La vaccination limiterait donc la capacité des individus à transmettre le virus, même si son impact serait vraisemblablement moindre avec le variant omicron.
Des questions demeurent : Faudra-t-il une quatrième dose ? Combien de temps la protection durera-t-elle après la troisième dose ? A plus long terme, un vaccin adapté à omicron sera t-il nécessaire ?
Les traitements fonctionnent-ils toujours ?
Afin de préciser les modalités de prise en charge des patients dans un contexte de circulation active du variant omicron, l’ANSM a mis à jour ses recommandations. Actuellement en France, trois traitements à base d’anticorps monoclonaux font l’objet d’une autorisation en accès précoce pour la prise en charge des personnes à haut risque de forme grave de la maladie Covid-19 :
- Ronapreve (casirivimab/ imdevimab, Roche/Regeneron) : Ce traitement est actif contre le variant Delta mais pas sur le variant Omicron.
- Evusheld (tixagévimab/cilgavimab, AstraZeneca) : Cette combinaison est active contre le variant Delta, la combinaison des deux anticorps conserve une activité neutralisante malgré une perte partielle d’activité sur le variant Omicron.
- Bamlanivimab/etesivimab (Lilly) : activité non optimale sur le variant Delta et inactive sur le variant Omicron. Son autorisation temporaire d’utilisation est suspendue depuis le 31 décembre 2021.
Toutes les informations sont disponibles ici.
En ce qui concerne les antiviraux, le remdesivir peut être utilisé en deuxième ligne chez certains patients. Son indication thérapeutique devrait être assez limitée. Le Paxlovid (un inhibiteur de protéase), molécule donnée par voie orale, montre lui une activité antivirale réelle. Les dernières autorisations réglementaires sont en cours. A l’heure actuelle, ses indications et contre-indications restent encore à déterminer, et il convient de poursuivre les recherches pour identifier les populations qui en tireront le plus grand bénéfice.
Rappel sur les mutations des virus
Lire notre Canal Détox : Variants « britannique », « indien », « sud-africain » : Un impact sur l’efficacité de la vaccination, vraiment ?
Tous les virus mutent (surtout les virus à ARN comme le SARS-CoV-2). Après avoir infecté nos cellules, ils se multiplient en réalisant des copies d’eux-mêmes. Ce processus n’est pas parfait et les copies peuvent comporter des « erreurs » – les « mutations ». Le matériel génétique des copies virales, les fameux variants, diffère alors du matériel génétique du virus de départ (souche historique).
La grande majorité des mutations n’ont aucune conséquence, certaines ont même un effet négatif sur le virus. D’autres en revanche, par un phénomène de sélection naturelle peuvent augmenter la transmissibilité du virus ou la gravité de la maladie. C’est en quelque sorte, un réflexe de survie du « virus ». Si les mutations favorisent la circulation du virus (on dit que ces mutations sont sélectionnées positivement), elles entraînent alors l’implantation du nouveau variant, qui peut en quelques mois seulement devenir le variant dominant.
Depuis le début de la pandémie, le SARS-CoV-2 a déjà muté de nombreuses fois et il existe des milliers de lignages du virus. Cependant, toutes ces mutations n’ont pas eu d’impact majeur sur la sévérité de la maladie ou sur la dynamique épidémique.
Les mutations de virus peuvent devenir problématiques (et inciter l’OMS a désigner un variant comme ‘préoccupant’ lorsqu’elles modifient une caractéristique importante du virus, telles que la capacité à infecter différents hôtes, le taux de transmission, la capacité à contourner le système immunitaire de l’hôte ou à diminuer l’efficacité des vaccins, des tests et des traitements.

