© Inserm
© Inserm
L’Inserm commémorait en 2024 ses 60 ans. Une année marquante pour l’Institut, qui a été par ailleurs couronnée de nouvelles avancées marquantes pour la recherche biomédicale. En ce début d’année, nous vous proposons de revenir sur cinq d’entre elles menées à l’Inserm en 2024.
Le cerveau au rythme du groove ou pourquoi la musique nous donne-t-elle envie de danser ?
Pourquoi certaines musiques nous donnent-elles plus envie de danser que d’autres ?
Des chercheurs de l’Inserm se sont intéressés au « Groove » (l’envie spontanée de danser) et plus spécifiquement aux mécanismes cérébraux impliqués dans l’émergence de cette sensation. Résultat : l’envie de bouger en musique serait maximale pour un rythme présentant un taux intermédiaire de syncope, c’est-à-dire n’étant ni trop simple, ni trop complexe.
Au niveau cérébral, le groove se traduit par une anticipation du tempo de la musique. Plus le rythme est complexe, plus notre cerveau aura du mal à anticiper, et moins nous aurons envie de danser. À l’inverse, si le rythme est trop simple, il est probable qu’il réussisse à nous faire nous lever de nos chaises ! Il faut donc un juste milieu. Des explications plus précises sur ces résultats sont illustrées par ici, dans une vidéo sur notre compte Instagram. Ces travaux ont été publiés dans Science Advances.
https://presse.inserm.fr/le-cerveau-au-rythme-du-groove-ou-pourquoi-la-musique-nous-donne-t-elle-envie-de-danser/68138/
Une valve créée à partir de collagène humain ouvre de nouvelles pistes pour le traitement d’une maladie cardiaque pédiatrique.
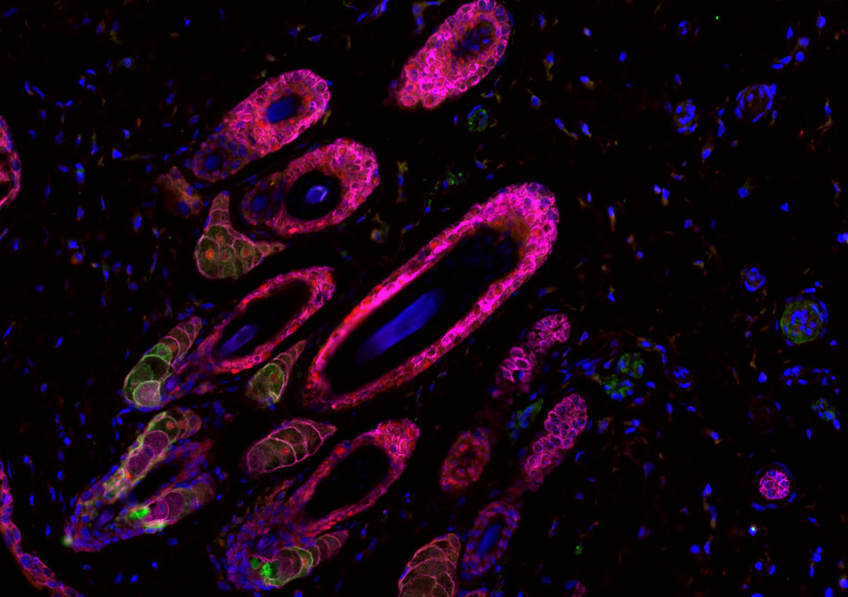
La tétralogie de Fallot est une malformation cardiaque congénitale qui concerne une naissance sur 4 000. Cette anomalie peut être corrigée grâce à une chirurgie : cela implique d’enlever la valve pulmonaire, qui doit alors être reconstruite, soit à l’aide de membranes synthétiques ou grâce à des feuillets dits « biologiques » faits à partir de tissu animal traité chimiquement. Le problème est que ces valves de substitution ne sont pas conçues pour accompagner la croissance et le changement de morphologie du patient au cours du temps.
À Bordeaux, l’équipe menée par le chercheur Inserm Fabien Kawecki a mis au point une valve pulmonaire biologique de « nouvelle génération », conçue à partir de feuillets riches en collagène, qui sont produits par des cellules. Cette valve a montré sa résistance sur un cœur bioartificiel, ainsi que sur l’animal. Ces résultats sont publiés dans la revue Science Translational Medicine.
Si les prochains résultats sont concluants, des essais cliniques pourraient être envisagés à plus long terme.
https://presse.inserm.fr/une-valve-creee-a-partir-de-collagene-humain-ouvre-de-nouvelles-pistes-pour-le-traitement-dune-maladie-cardiaque-pediatrique/68714/
L’hepcidine, hormone du fer dans la peau : nouvelle cible dans le traitement du psoriasis ?
Le psoriasis est une maladie inflammatoire chronique caractérisée par une multiplication rapide et excessive des cellules de la peau. Si la recherche progresse et que certains traitements peuvent déjà améliorer le quotidien des patients, cette pathologie demeure toujours incurable. L’équipe menée par Carole Peyssonnaux, directrice de recherche Inserm, a montré qu’une hormone qui régule le fer dans l’organisme, appelée hepcidine, est produite par la peau des patients et est essentielle pour déclencher le psoriasis.
Cette découverte ouvre de nouvelles pistes de traitement. Des médicaments bloquant l’action de l’hepcidine pourraient en effet être une alternative thérapeutique dans le psoriasis. Ces résultats ont été publiés dans la revue Nature Communications.
https://presse.inserm.fr/lhepcidine-hormone-du-fer-dans-la-peau-nouvelle-cible-dans-le-traitement-du-psoriasis/68920/
Un traitement de Parkinson pourrait retarder la progression d’une des formes de la DMLA
La dégénérescence maculaire liée à l’âge (DMLA) est la première cause de handicap visuel chez les personnes de plus de 50 ans. Améliorer l’offre thérapeutique pour les patients est un enjeu de taille pour la recherche.
Dans une étude publiée dans The Journal of Clinical Investigation, des chercheurs de l’Inserm ont montré que la L-Dopa, médicament de la famille des dopaminergiques utilisé dans le traitement de la maladie de Parkinson, active un récepteur spécifique du cerveau, appelé DRD2. Cette activation du DRD2 bloque la formation de nouveaux vaisseaux sanguins dans l’œil, un processus clé dans le développement d’une des formes de DMLA.
Même si des études cliniques plus approfondies seront nécessaires pour confirmer ces résultats, cette découverte ouvre de nouvelles perspectives encourageantes, offrant l’espoir d’un traitement plus efficace et moins contraignant pour les patients.
https://presse.inserm.fr/un-traitement-de-parkinson-pourrait-retarder-la-progression-dune-des-formes-de-la-dmla/68941/
Premiers résultats de la grande enquête nationale « Contexte des sexualités en France 2023 »
L’année 2024 a été marquée par la présentation des premiers résultats de l’enquête « Contexte des sexualités en France 2023 », une enquête de l’Inserm, financée par l’ANRS-Maladies infectieuses émergentes. Résultat de 5 années de travail scientifique, cette enquête se fonde sur une méthodologie robuste de collecte et d’analyse de données recueillies auprès de 31 518 personnes interrogées par téléphone et via des questionnaires.
Les premiers résultats éclairent ce que l’on pourrait qualifier de « paradoxe contemporain de la sexualité ». Celui-ci se caractérise par une plus grande diversité des pratiques en même temps qu’une moindre intensité de l’activité sexuelle avec une ou un partenaire. La diversification de l’activité sexuelle est par exemple visible à travers l’augmentation du nombre de partenaires de sexe opposé ou de même sexe, la prolongation de l’activité sexuelle aux âges avancés, ou l’extension des répertoires sexuels, notamment la masturbation. Tous les résultats sont à consulter ici.
La dernière enquête sur le sujet produit par l’équipe scientifique datait de 2006.