Des chercheurs du CNRS, de l’Inserm et de l’université de Limoges au sein du laboratoire « Contrôle de la réponse immune B et lymphoproliférations » (CNRS/Université de Limoges)[1] ont démontré que la production d’immunoglobulines de type E (IgE)[2] par les lymphocytes B induit une perte de leur mobilité et l’initiation de mécanismes de mort cellulaire. Ces anticorps, présents en faible quantité, sont les « armes » les plus puissantes du système immunitaire et peuvent déclencher des réactions immunes très violentes ou des allergies immédiates (asthme, urticaire, choc allergique) dès que leur taux augmente légèrement. Ces résultats, publiés en ligne dans Cell reports le 12 février 2015, élucident ainsi la manière dont notre organisme restreint la production d’IgE pour éviter une réaction allergique.
Lymphocytes B visualisés en microscopie confocale (x 1000). Le cytosquelette (molécules d’actine) est marqué par une sonde fluorescente verte (phalloïdine FITC). Les lymphocytes B avec une IgM à leur surface ont des protubérances (pseudopodes), témoignant de leur mobilité alors que les lymphocytes B IgE+ perdent ces structures et deviennent immobiles.
© CNRS Contrôle de la réponse immune B et lymphoproliférations
L’immunité repose sur des cellules, les lymphocytes B, portant ou sécrétant des « armes » antibactériennes ou antivirales, les immunoglobulines (IgG, IgM, IgA, IgE) ou anticorps. Si les « armes » de l’immunité nous protègent, elles se retournent parfois contre nous. C’est le cas pour les plus efficaces des anticorps, les IgE, dont même des traces infimes (ces IgE sont 100,000 fois moins abondants que les autres anticorps) peuvent déclencher des réactions allergiques très violentes.
Les lymphocytes producteurs d’IgM, IgG ou IgA sont nombreux, aisément identifiables et persistants (en tant que « cellules mémoires »). Pour des raisons jusqu’ici inexpliquées, les cellules productrices d’IgE sont rares et ont donc été très peu étudiées. Afin de comprendre les mécanismes de contrôle des IgE, les chercheurs ont tout d’abord contraint, par génie génétique, des cellules à produire ces anticorps en grand nombre. Ils ont alors réussi à mettre en évidence deux mécanismes majeurs de contrôle. Ils ont démontré que dès qu’un lymphocyte B porte sur sa membrane une IgE, il se « fige » : il s’arrondit, perd ses pseudopodes[3] et devient incapable de se déplacer, alors que les lymphocytes sont habituellement très mobiles. Les scientifiques ont également révélé que le lymphocyte active plusieurs mécanismes d’apoptose, la mort programmée de la cellule. Cette autodestruction provoque l’élimination rapide des lymphocytes porteurs d’IgE tandis que les autres cellules du système immunitaire sont capables de survivre jusqu’à plusieurs années.
Notre organisme a donc développé, au cours de l’évolution, plusieurs systèmes d’autocensure autour d’une de ses « armes » immunitaires les plus puissantes, l’IgE. Comme la cellule porteuse d’IgE ne peut plus se déplacer, elle ne peut survivre que durant un temps bref, suffisant pour jouer un rôle protecteur ponctuel contre les parasites, les toxines et les venins. Elle s’autodétruit ensuite par une sorte d‘ « hara-kiri », qui limite très fortement la production des IgE et donc le déclenchement d’allergies. Les chercheurs souhaitent désormais explorer plus avant les différentes voies moléculaires de cette autocensure. Elles sont en effet autant de nouvelles cibles thérapeutiques dont l’activation pharmacologique pourrait contrer les allergies, voire permettre de censurer d’autres lymphocytes B pathologiques, comme ceux impliqués dans les lymphomes.
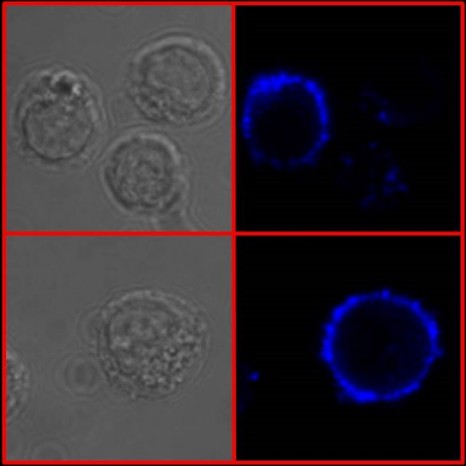
Internalisation des IgE membranaires (endocytose spontanée) contribuant à une expression faible de l’IgE et à la mort de ces cellules. Visualisation en microscopie confocale (x 1000) de lymphocytes B IgE+ incubés à 37°C avec des anticorps anti-IgE. Ce marquage permet de mettre en évidence un phénomène d’internalisation des IgE membranaires visualisées en bleu (droite).
© CNRS Contrôle de la réponse immune B et lymphoproliférations
[2] Les immunoglobulines, ou anticorps, sont des protéines secrétées par les lymphocytes de type B en réaction à l’introduction dans l’organisme d’une substance étrangère (antigène).
[3] Déformations de la membrane qui permettent à une cellule de se nourrir et de se déplacer en « rampant ».
Ces contenus pourraient aussi vous intéresser :
Brice Laffleur, Sophie Duchez, Karin Tarte, Nicolas Denis-Lagache, Sophie Péron, Claire Carrion, Yves Denizot, Michel Cogné
Cell Reports, 12 février 2015