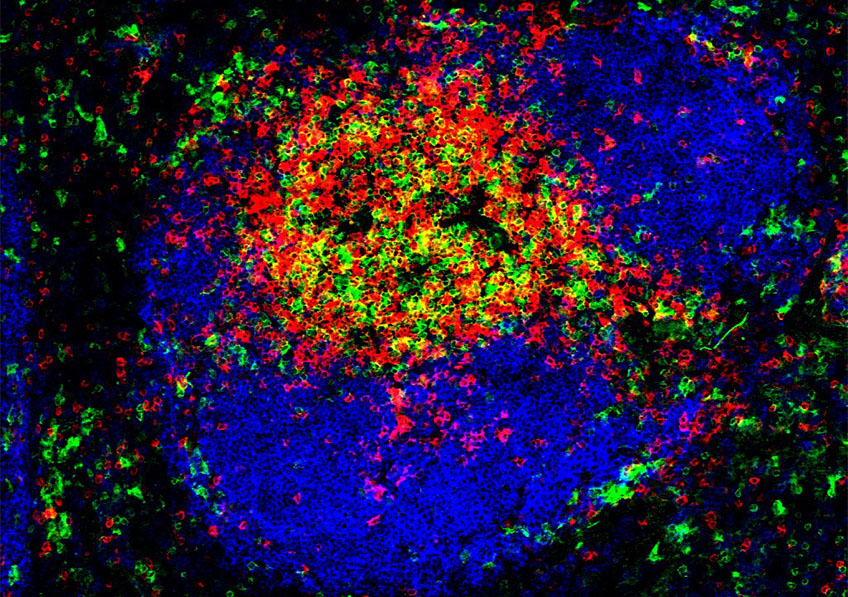
De récentes études ont révélé que l’infection par Mycobacterium ulcerans entraîne l’agrégation de cellules immunitaires, les lymphocytes B, autour des zones infectées. Ici, marquage en fluorescence, d’une coupe de rate de souris, qui permet d’identifier des Lymphocytes B (bleu) et deux sous-populations de Lymphocytes T (vert et rouge). © CIML/INSERM/CNRS/Mailfert, Sébastien/Chasson, Lionel
Après la tuberculose et la lèpre, c’est la troisième maladie tropicale mycobactérienne la plus courante au monde. Causé par la bactérie Mycobacterium ulcerans, l’ulcère de Buruli entraîne chez le patient la destruction des tissus cutanés et l’apparition de larges ulcérations pouvant toucher tout un membre du corps jusqu’à l’os. Des chercheurs de l’Inserm, de l’Université de Nantes, de l’Université d’Angers et du CNRS, au sein du Centre de recherche en cancérologie et immunologie Nantes-Angers (CRCINA), se sont penchés sur les rares cas de guérison spontanée de cette maladie afin de mieux en comprendre les mécanismes. Leurs résultats publiés dans Science Advances s’accompagnent d’un dépôt de brevet, ouvrant de nouvelles pistes pour la mise en place d’outils diagnostics jusque-là inexistants.
L’ulcère de Buruli est une maladie causée par la mycobactérie Mycobacterium ulcerans (M.ulcerans), dont on ne sait pas encore comment elle se transmet à l’Homme. Cette bactérie produit une toxine appelée mycolactone qui détruit les cellules cutanées et empêche le système immunitaire de répondre efficacement à cette attaque, entraînant la propagation des ulcérations caractéristiques de la maladie à la surface des membres. A la fois invalidant et stigmatisant, l’ulcère de Buruli atteint particulièrement les enfants et les adolescents. Peu connue, cette maladie sévit notamment en Afrique centrale et de l’Ouest et dispose d’un très faible arsenal diagnostique et thérapeutique. L’OMS la classe d’ailleurs comme maladie tropicale négligée. Un traitement à base d’antibiotiques est efficace si la maladie est diagnostiquée rapidement, ce qui n’est pas encore possible dans la majorité des cas.
Dans le cadre d’une étude publiée dans Science Advances[1], une équipe de recherche dirigée par la chercheuse Inserm Estelle Marion au sein du Centre de recherche en cancérologie et immunologie Nantes-Angers (Inserm/Université de Nantes/Université d’Angers/CNRS) s’est intéressée, à travers des expériences sur des souris, aux cas de guérison spontanée observés chez environ 5% des patients infectés.
Jusqu’ici les études sur l’ulcère de Buruli se concentraient sur la réponse immunitaire au niveau de tout l’organisme. Néanmoins, de récentes études sur les tissus cutanés ont révélé que l’infection par Mycobacterium ulcerans entraîne l’agrégation de cellules immunitaires, les lymphocytes B, autour des zones infectées. Dans ce contexte, les chercheurs ont ici décidé de se pencher sur la réponse immunitaire locale, au niveau du site infecté par la bactérie.
Les lymphocytes B produisent une famille d’anticorps appelés immunoglobulines (Ig). Les sous-groupes les plus importants sont les IgA, que l’on retrouve principalement dans les muqueuses et l’épiderme, les IgM, présentes à la surface des lymphocytes et dont un nombre élevé est synonyme d’une infection en cours et, enfin, les IgG, les plus nombreuses, circulant avant tout dans le sang et servant à éliminer les corps étrangers qui y naviguent.
Vers une piste de diagnostic
Les chercheurs ont travaillé avec deux types de souris dont l’un ayant la capacité de guérir spontanément d’une infection par Mycobacterium ulcerans. Ils se sont d’abord intéressés à la réaction immunitaire lors de l’infection, y compris durant le processus de guérison spontanée, en analysant des échantillons cutanés à proximité du site infecté.
Chez les deux types de souris, le taux d’immunoglobulines cutané croit au cours de l’infection, mais pas dans les mêmes proportions. Chez la souris incapable de guérir, les IgM sont majoritairement présentes, alors que chez la souris capable de guérir ce sont les IgG.
Les chercheurs ont montré que ces IgG se fixent à la toxine mycolactone. Ils ont ensuite découvert que seules les souris qui guérissent produisent un sous-type d’IgG bien particulier, les IgG2a, capables de neutraliser l’action de la mycolactone. Enfin, les chercheurs ont par ailleurs retrouvé la présence de ces anticorps capables de se lier à la mycolactone dans les tissus des patients infectés par la bactérie M. ulcerans.
« Cette étude suggère pour la première fois que l’organisme pourrait répondre efficacement à une infection de Mycobacterium ulcerans grâce à la production d’anticorps capables de reconnaître et neutraliser la toxine sécrétée par la mycobactérie. Si les pistes thérapeutiques sont encore lointaines, ces travaux offrent de nouvelles pistes diagnostiques », conclut la chercheuse Inserm Estelle Marion, qui a dirigé cette étude.
En effet, dans le respect des priorités de l’OMS, l’équipe envisage le développement d’un test diagnostique rapide et simple de type bandelette, basé sur la détection d’anticorps reconnaissant la mycolactone, et témoignant donc d’une infection à M. uclerans.
[1] Ces travaux ont été financés par la Fondation Raoul Follereau, l’ANR, la région Pays de la Loire, Université d’Angers et l’Inserm (programme ATIP-Avenir).
Ces contenus pourraient aussi vous intéresser :