Des chercheurs de l’Inserm et de l’Université de Lille, ont découvert que le plus fréquent des troubles de la fertilité féminine – le syndrome des ovaires polykystiques (SOPK) – serait causé par la surexcitation de neurones cérébraux. La coupable : une hormone produite par les ovaires, appelée « Hormone anti-müllerienne» (AMH), surproduite chez les femmes souffrant d’un SOPK. Les travaux de l’équipe chez la souris montrent l’importance de l’exposition in utero à des taux anormalement élevés d’AMH dans l’occurrence de la maladie. Ces résultats parus dans Nature Medicine ouvrent la voie à de nouveaux concepts sur l’origine embryonnaire de la maladie ainsi qu’à de nouvelles pistes pour l’élaboration d’un traitement.
Une femme sur dix en âge de procréer souffre du syndrome des ovaires polykystiques ou « SOPK » qui se traduit par une forte surproduction par les ovaires d’hormones masculines, les androgènes, perturbant les mécanismes de croissance des follicules ovariens. Ceux-ci vont stagner en plus grand nombre (d’où l’appellation, à tort, d’ovaires polykystiques) et causer des dysfonctionnements de l’ovulation à l’origine d’une infertilité.
Si on sait aujourd’hui diagnostiquer la maladie, sa cause reste encore inconnue. Les options thérapeutiques utilisées à ce jour visent à réduire les symptômes et à prévenir des complications mais aucun traitement préventif ou curatif n’existe.
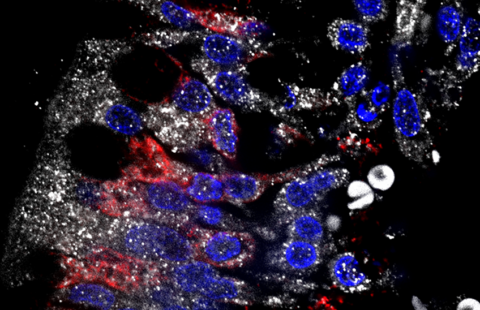
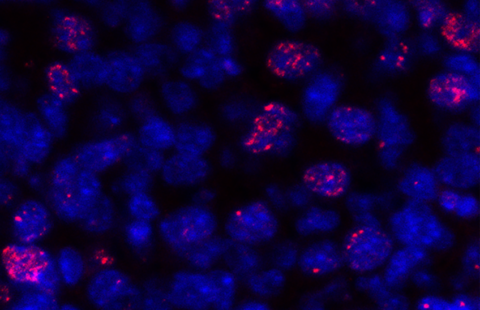
Une équipe coordonnée par Paolo Giacobini, directeur de recherche Inserm (Centre de recherche Jean-Pierre Aubert – Neurosciences et cancer, Inserm U1172/Université de Lille/CHU de Lille), met à mal l’hypothèse selon laquelle le SOPK n’altèrerait que les ovaires, en montrant qu’il modifierait également l’activité de neurones cérébraux situés dans l’hypothalamus et responsables du contrôle de la reproduction. En cause, une hormone produite par les ovaires et impliquée dans leur fonctionnement : l’hormone anti-müllerienne (AMH). Chez les patientes souffrant d’un SOPK, l’AMH présente une concentration sanguine deux à trois fois plus élevée, directement liée à la sévérité de la maladie.
L’équipe de recherche a basé ses travaux sur deux constatations chez les femmes SOPK enceintes : l’une, déjà connue, est sa corrélation avec une hyperandrogénie (surproduction d’androgènes). La seconde, inédite, est sa corrélation avec une surproduction d’AMH pendant la grossesse. Les chercheurs ont montré que des souris traitées à l’AMH pendant la gestation donnent naissance à des femelles qui développent les symptômes caractéristiques du SOPK à l’âge adulte. La production de taux anormalement élevés d’AMH pendant la période prénatale pourrait donc être à l’origine d’une hyperandrogénie gestationnelle et d’une imprégnation hormonale anormale du fœtus.
L’équipe a également observé que chez les souris mimant un SOPK, l’exposition in utero à des taux d’AMH anormalement élevés, était responsable, à l’âge adulte, d’une activité accrue des neurones hypothalamiques sécrétant la protéine GnRH. Cette production intense de GnRH stimule la surproduction d’une autre hormone, l’hormone lutéinisante (LH), qui elle-même stimule la production d’androgènes. Paolo Giacobini et ses collaborateurs, dont Brooke Tata et Nour El Houda Mimouni, co-premier auteurs de l’article, démontrent ici que l’exposition prénatale à l’AMH provoquerait une véritable réaction en chaîne chez la descendance : les neurones hypothalamiques se mettraient à sécréter davantage de GnRH, ce qui accroîtrait alors la production de LH par l’hypophyse et provoquerait au final cette hausse caractéristique d’androgènes dans les ovaires, à l’origine des troubles de l’ovulation observés dans la maladie.
Forts de ces observations, les chercheurs ont appliqué sur les souris mimant le SOPK un traitement spécifique « normalisant » l’action accrue de la GnRH sur la production de LH et restauré ainsi leur fertilité. Ces observations sur modèle murin offrent des perspectives thérapeutiques inédites qui restent à confirmer à l’échelle humaine.