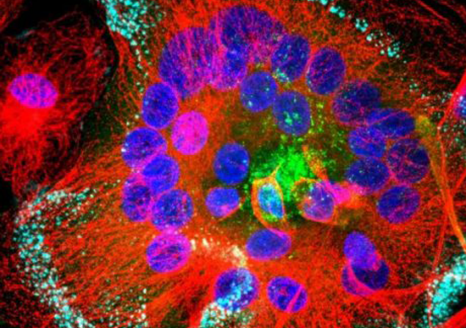
Macrophages infectés par le VIH : Les protéines virales sont en vert, les microtubules en rouge et les noyaux en bleu. Taille des noyaux : 5µm © Inserm/Institut Curie, R. Gaudin/P. Bernaroch
L’étude ANRS-Prevenir a confirmé que la prophylaxie pré-exposition (PrEP) à la demande est une alternative aussi efficace et sûre que la PrEP quotidienne dans la prévention du VIH. Parmi les 3 056 volontaires de l’étude, tous à haut risque d’infection, l’incidence du VIH sous PrEP était faible (1,1 cas pour 1 000 personnes années de suivi) et ne différait pas entre le groupe utilisant la PrEP au quotidien et celui la prenant à la demande.
Peu de données existaient jusqu’alors sur cette modalité de prise de la PrEP : cette étude, qui a duré trois ans, a apporté de nouvelles preuves en faveur de son ajout dans l’offre de prévention du VIH et a conduit l’OMS à l’approuver pour les hommes ayant des rapports sexuels avec des hommes (HSH).
Cette recherche a été menée en partenariat avec le milieu associatif, grâce à l’implication de l’association AIDES / Coalition PLUS, des centres Le 190 et du Checkpoint Paris dans le recrutement et l’accompagnement des volontaires, en lien avec des équipes scientifiques de l’AP-HP, de l’Inserm, d’Université Paris Cité, de Sorbonne Université, d’Université Aix-Marseille et de l’IRD.
L’étude a été promue par l’ANRS | Maladies infectieuses émergentes, qui a participé à son financement avec Sidaction, la région Île-de-France et Gilead. Les résultats sont parus le 27 juin dans The Lancet HIV.
Depuis 2015, à la suite – entre autres – des résultats de l’essai IPERGAY, la PrEP est recommandée par l’OMS comme outil de prévention pour les personnes à haut risque d’infection par le VIH, notamment les hommes ayant des rapports sexuels avec des hommes (HSH). Si l’efficacité de la PrEP a été largement démontrée, son déploiement n’est pas optimal et a même reculé en France à la suite de la pandémie de Covid-19. L’élargissement des modalités de prise orale de la PrEP (avec la prise à la demande) ou la mise au point d’autres dispositifs (injection de molécules à longue durée d’action, implants, anneaux vaginaux…) pourrait faciliter son adoption plus large par les populations cibles.
C’est dans cet objectif que l’étude ANRS-Prévenir a été conçue, héritière de l’essai IPERGAY qui avait montré l’efficacité de la PrEP à la demande chez un nombre de volontaires plus restreint et avec un suivi plus court. Cette cohorte observationnelle prospective a évalué l’efficacité, l’adhésion et la sécurité de la PrEP en régime quotidien ou à la demande dans la prévention du VIH-1 pendant trois ans.
L’étude a démarré en mai 2017, menée par l’équipe du Pr.Jean-michel Molina (du département de maladies infectieuses et tropicales de l’hôpital Saint-Louis et Lariboisière, AP-HP et Université Paris Cité), en partenariat avec le Pr Jade Ghosn (du service de maladies infectieuses et tropicales de l’hôpital Bichat – Claude Bernard AP-HP et Université Paris Cité), l’équipe de la Pr Dominique Costagliola (directrice de recherche Inserm) et du Dr Lambert Assoumou (Institut Pierre-Louis d’épidémiologie et de santé publique, Inserm, Sorbonne Université), de Daniela Rojas Castro (directrice programme recherche communautaire & information stratégique à AIDES / Coalition PLUS) et de Bruno Spire (SESSTIM, Aix-Marseille Université, Inserm, IRD).
Une large cohorte de volontaires pouvant librement prendre la PrEP quotidienne ou à la demande
Ont été inclus 3 056 participants adultes entre mai 2017 et mai 2019, dans 26 sites en région parisienne, l’une des régions de France qui comptabilise le plus de nouvelles infections annuelles par le VIH.
Les participants – 98,7 % d’hommes ayant des relations sexuelles avec des hommes (HSH) et 1,3 % de femmes transgenres ayant des relations sexuelles avec des hommes – présentaient un haut risque d’infection par le VIH. À l’inclusion, ils démarraient la PrEP ou la prenaient déjà au quotidien. Ce traitement préventif consistait en la prise de la combinaison fixe de ténofovir disoproxil/emtricitabine, soit tous les jours dans le groupe PrEP quotidienne (régime choisi par 50,5 % des volontaires), soit à la demande, c’est-à-dire avant et après les rapports sexuels (régime choisi par 49,5 % des volontaires). Ils avaient le choix de changer de régime librement au cours de l’étude.
Cette première analyse porte sur des données cumulées jusqu’ en septembre 2020. Les participants ont été suivis en moyenne plus de deux ans (ce qui représente 5 623 personnes-années).
Tous les trois mois, les participants bénéficiaient d’un suivi avec des conseils sur l’observance de la PrEP et la réduction des risques délivrés par un pair, d’un test de dépistage du VIH et réalisaient une autodéclaration de l’adhésion à la PrEP. Ils se voyaient également proposer des préservatifs et du gel lubrifiant gratuitement ainsi qu’un dépistage et un traitement des IST. Ils renseignaient également un questionnaire sur leurs caractéristiques sociodémographiques, la consommation d’alcool et de drogues récréatives et leur comportement sexuel.
L’association AIDES, membre de Coalition PLUS, était chargée de la gestion et de la coordination des accompagnateurs, ainsi que de l’ancrage communautaire du projet. « Le rôle des associations de patients dans ce type de projet d’implémentation est essentiel : ce sont elles qui peuvent atteindre les populations ciblées et donner à des traitements ou des dispositifs leur place dans le quotidien », indique Daniela Rojas-Castro.
Plébiscite de la PrEP à la demande parmi les participants
Avec une répartition quasi égale et constante entre le groupe PrEP quotidienne et le groupe PrEP à la demande au fil du temps et des changements de régimes des participants, cette étude met en lumière la proportion de HSH intéressés par l’utilisation à la demande. Un nombre important de participants sont passés d’un régime à l’autre afin d’adapter l’utilisation de la PrEP à leurs besoins.
Les analyses ont montré que les participants ayant opté pour la PrEP à la demande lors de l’inclusion étaient plus âgés, avaient un niveau d’éducation plus élevé et avaient déclaré moins de partenaires sexuels au cours des trois derniers mois que ceux ayant opté pour la PrEP quotidienne.
De nombreuses infections VIH évitées et peu d’effets indésirables
Six infections par le VIH ont été rapportées au cours du suivi, trois dans chaque groupe, soit 1,1 cas pour 1 000 personnes-années. Les chercheurs ont estimé que 361 infections ont ainsi été évitées[1]. Ces six participants avaient arrêté la PrEP quelques semaines ou mois avant le diagnostic du VIH. Parmi eux, une seule mutation de résistance à l’emtricitabine a été détectée. « Contrairement à notre objectif initial, il n’a pas été possible d’évaluer l’impact de cette cohorte sur l’épidémie de VIH parmi les HSH de la région parisienne en raison de la rareté des données fiables sur le nombre de nouveaux diagnostics de VIH en France causée par la sous-déclaration pendant la pandémie de Covid-19 en 2020 », constate le Pr Jean-Michel Molina.
L’incidence des effets indésirables liés au médicament était faible dans l’ensemble. Seuls quatre participants (deux dans chaque groupe) ont arrêté la PrEP à cause d’effets indésirables (nausées, vomissements, diarrhée, douleurs lombaires), confirmant la sécurité des différentes modalités de prise.
Taux relativement importants d’autres infections sexuellement transmissibles
D’autres infections ont été rapportées au cours de la période d’étude, dont 43 cas d’hépatite virale (majoritairement des hépatites C) et des IST bactériennes (chlamydia, gonorrhée, Mycoplasma genitalium, syphilis).
« Les nombre de rapports sexuels sans préservatif rapporté dans cette étude pourrait expliquer ces cas d’IST. Il faudra prendre cela en compte dans de futures études », rapporte le Pr Jean-Michel Molina. La prolongation de la cohorte ANRS-Prévenir pour cinq ans permettra la mise en place de plusieurs études nichées dans la cohorte dont un essai sur la prévention des IST bactériennes.
« La PrEP orale avec le ténofovir disoproxil et l’emtricitabine à la demande est une alternative efficace et sûre à la PrEP quotidienne chez les HSH et offre un plus grand choix dans la prévention du VIH. Cependant, les HSH ne représentent que 43 % des nouveaux diagnostics de VIH en France. Il est donc crucial de poursuivre les recherches pour évaluer ce régime à la demande dans d’autres groupes à haut risque et avec différentes combinaisons de molécules antirétrovirales », conclut le Pr Jean-Michel Molina.
[1] en se basant sur le nombre d’infections par le VIH sans recours à la PrEP du groupe placebo de l’étude ANRS-IPERGAY.
Ces contenus pourraient aussi vous intéresser :
Daily and on-demand HIV pre-exposure prophylaxis with emtricitabine and tenofovir disoproxil (ANRS PREVENIR): a prospective observational cohort study
Jean-Michel Molina1,2,3, Jade Ghosn1,2,4, Lambert Assoumou5, Constance Delaugerre1,2,3, Michèle Algarte-Genin5, Gilles Pialoux6, Christine Katlama5,7, Laurence Slama8, Geoffroy Liegeon1,2, Lydie Beniguel5, Michel Ohayon9, Hanane Mouhim10, Lauriane Goldwirt2, Bruno Spire11, Bénédicte Loze2, Laure Surgers12, Juliette Pavie8, Jérémy Lourenco13, Mohamed Ben-Mechlia15, Soizic Le Mestre15, Daniela Rojas-Castro14, Dominique Costagliola5, on behalf of the ANRS PREVENIR Study Group
1 Université de Paris Cité, Paris, France
2 Département de maladies infectieuses et laboratoires de virologie et de pharmacologie, hôpitaux Saint-Louis, Lariboisière et Bichat, AP-HP, Paris, France
3 Inserm UMR 944, Paris, France
4 Inserm UMR 1137 IAME, Paris, France
5 Sorbonne Université, Inserm, Institut Pierre Louis d’Epidémiologie et de Santé Publique, Paris, France
6 Département de maladies infectieuses, hôpital Tenon, AP-HP Paris, France
7 Département de maladies infectieuses, hôpital de la Pitié Salpêtrière, AP-HP, Paris, France
8 Département d’immunologie, hôpital Hôtel-Dieu, AP-HP, Paris, France
9 Centre 190, Paris, France
10 Checkpoint, Paris, France
11 Aix-Marseille Université, Inserm, IRD, SESSTIM, Marseille, France
12 Département de maladies infectieuses, hôpital Saint-Antoine, AP-HP, Paris, France
13 Hôpital Necker, centre d’Infectiologie Necker-Pasteur, Paris, France
14 Association AIDES et Coalition-plus, Pantin, France
15 ANRS | Maladies infectieuses émergentes, Paris, France
The Lancet HIV, 27 juin 2022