Contact scientifique
Isabelle Dupin
Professeure à l’université de Bordeaux
Centre de recherche cardio-thoracique de Bordeaux
rf.xuaedrob-u@nipud.ellebasi
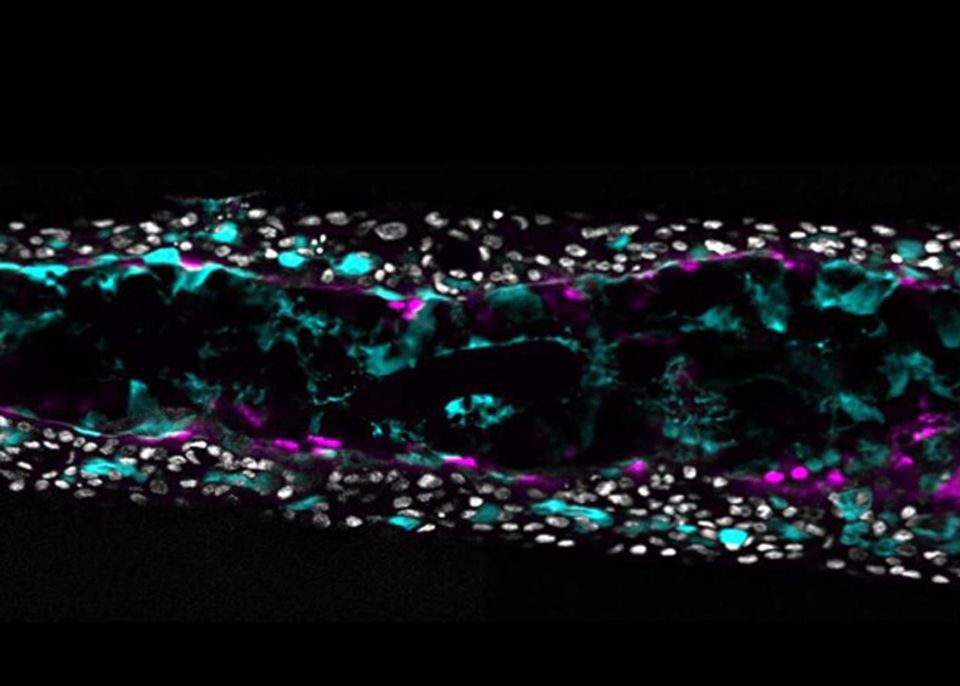 Image montrant les cellules ciliées (en magenta) et le mucus (en cyan) dans le modèle bronchioïde tubulaire développé par les chercheurs. Les noyaux de cellules sont en gris clair. © CRCTB
Image montrant les cellules ciliées (en magenta) et le mucus (en cyan) dans le modèle bronchioïde tubulaire développé par les chercheurs. Les noyaux de cellules sont en gris clair. © CRCTB
Les maladies respiratoires obstructives chroniques représentent un défi de santé publique en raison d’un taux d’incidence important et croissant, ainsi que d’un arsenal thérapeutique limité pour certaines d’entre elles. Une recherche, dirigée par des chercheurs de l’université de Bordeaux et de l’Inserm au sein du Centre de recherche cardio-thoracique (CRCTB), a permis de développer un modèle tubulaire in vitro des voies respiratoires, qui pourra être utilisé pour des tests précliniques. Cette étude a été publiée dans la revue European Respiratory Journal.
Les maladies respiratoires obstructives chroniques, telles que l’asthme ou encore la broncho-pneumopathie chronique obstructive (BPCO), sont caractérisées par une limitation des débits d’air. Elles représentent un enjeu sociétal majeur en raison de taux élevés de morbidité, d’invalidité et de mortalité. La BPCO – paradoxalement peu connue du grand public – est la 3e cause de mortalité dans le monde selon l’Organisation mondiale de la santé (OMS), avec 3,23 millions de décès en 2019. Elle est causée par une exposition importante à des particules et gaz nocifs. Si le tabagisme (actif et passif) est responsable de la majorité des cas dans les pays occidentaux, la BPCO peut avoir d’autres causes comme une exposition professionnelle à des poussières, mais encore la pollution de l’air intérieur (cuisine et chauffage au feu de bois ou au charbon…) dans les pays en voie de développement.
L’état actuel des connaissances sur la BPCO ne permet pas de faire avancer la recherche en matière de nouveaux traitements du fait du manque de pertinence physiologique des tests in vitro et in vivo. En effet, les modèles animaux couramment utilisés pour les études précliniques ont des voies respiratoires qui diffèrent de celles de l’être humain et ne reproduisent pas pleinement les caractéristiques des maladies pulmonaires obstructives chroniques. De plus, la structure arborescente1 du poumon pose un défi pour modéliser in vitro sa rigidité et sa conformation 3D, mettant en évidence la nécessité de développer des modèles cellulaires plus complexes.
Cultiver des cellules souches dans un tube
Depuis quelques années, des modèles appelées organoïdes pulmonaires existent, créés à partir de cellules souches épithéliales pulmonaires cultivées dans une matrice biologique. Ces modèles, s’ils sont de bonnes alternatives à l’expérimentation animale, présentent néanmoins des limites : les organoïdes bronchiques ont une géométrie sphérique et leur intérieur est rempli de liquide, et non d’air, comme dans le poumon.
« Le grand défi est donc de parvenir à générer une structure cylindrique tubulaire pour que les organoïdes pulmonaires commencent à ressembler à des bronchioles », explique Isabelle Dupin, professeure de physiologie à l’université de Bordeaux au Centre de recherche cardio-thoracique de Bordeaux (CRCTB, unité Inserm et université de Bordeaux) et responsable de cette recherche. « Et si l’idée de base est simple, la réalisation est complexe car les cellules souches restent des objets difficiles à obtenir et à manipuler. »
L’équipe d’Isabelle Dupin a ainsi développé un nouveau modèle en encapsulant des cellules souches adultes bronchiques humaines dans une gaine tubulaire. La technique, publiée dans la revue internationale European Respiratory Journal, consiste à créer un système en forme de tube à l’image d’un cannelloni de plus d’un mètre de long, mais de très petit diamètre de moins d’un demi-millimètre (400 µm). L’intérieur est constitué de cellules souches avec une couche externe gélifiée d’alginate (polymère végétal issu des algues).
Ce tube est généré par un dispositif dit microfluidique de co-extrusion en collaboration avec une équipe de biophysiciens bordelais du Laboratoire photonique, numérique et nanosciences (LP2N, unité CNRS, IOGS et université de Bordeaux) et la plateforme technologique du campus VoxCell2. Quant aux cellules souches adultes humaines, elles ont été extraites à partir de prélèvements bronchiques par les chercheurs grâce à aux liens étroits entre le CRCTB et le CHU de Bordeaux, notamment le service de chirurgie thoracique.
Un outil pour des études précliniques
En introduisant les cellules souches dans le moule cylindrique, les chercheurs ont réussi à obtenir des structures tubulaires creuses, qui après quelques semaines, sont composées de cellules différenciées et fonctionnelles. Les cellules souches se sont transformées en cellules communément présentes dans les bronches : des cellules produisant du mucus et des cellules ciliées. Le mucus a pour fonction de piéger les particules (poussières, micro-organismes, etc.) qui se déposent dans les voies aériennes, avant d’être évacuées des poumons grâce au mouvement généré par les cellules ciliées, à l’image d’un tapis roulant. Chez les patients atteints de BPCO, il est d’ailleurs constaté une fréquence moins importante du battement des cellules ciliées et une sur-représentation des cellules sécrétrices de mucus, favorisant les infections respiratoires notamment celles provoquées par le rhinovirus, responsable des rhumes.
 © CRCTB
© CRCTB
Le tube généré est perfusable, y compris par de l’air, permettant l’émergence d’une interface air-liquide, ce qui faisait défaut aux précédents modèles. Enfin, grâce à l’accès direct à l’intérieur du tube, ces organoïdes ont pu être infectés par le rhinovirus, déclencheur fréquent des crises des patients atteints de BPCO. Ce modèle, que l’équipe a appelé le modèle « bronchioïde », peut être décliné dans une version pathologique en utilisant des cellules de patients atteints de BPCO.
« Les avantages clés de notre approche, tels que la possibilité d’introduire du liquide, de l’air et des pathogènes au cœur du bronchioïde, la reproduction des caractéristiques pathologiques notamment de la BPCO et l’évaluation possible des paramètres cliniquement pertinents, feront de notre modèle pulmonaire un outil puissant pour les études pharmacologiques et précliniques futures » conclut Isabelle Dupin.
1La trachée, les bronches et les bronchioles forment un arbre. La trachée se divise en deux bronches, (une pour chaque poumon) qui se ramifient à leur tour en bronches de diamètre inférieur et ainsi de suite.
2la plateforme VoxCell fait partie de l’unité de service TBMCore portée par l’université de Bordeaux, le CNRS et l’Inserm.
Isabelle Dupin
Professeure à l’université de Bordeaux
Centre de recherche cardio-thoracique de Bordeaux
rf.xuaedrob-u@nipud.ellebasi
A novel in vitro tubular model to recapitulate features of distal airways: The bronchioid
European Respiratory Journal, septembre
2024doi.org/10.1183/13993003.00562-2024