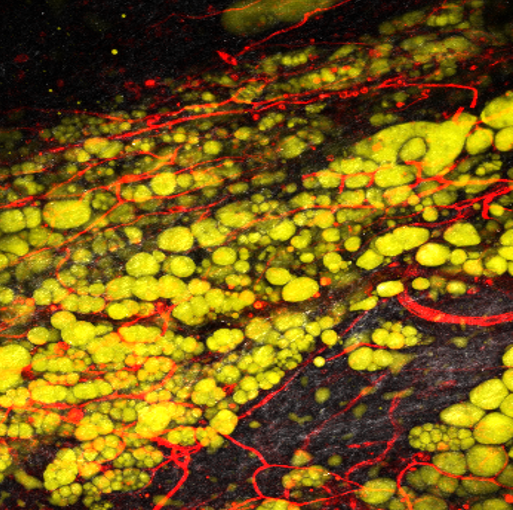
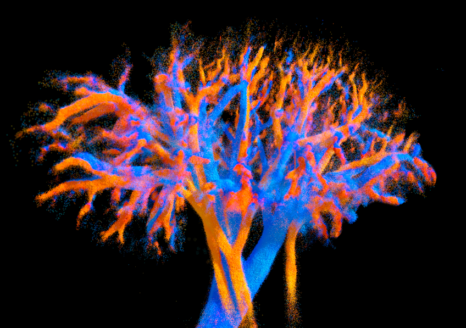
 Visualisation 4D de la vascularisation d’un rein entier obtenue grâce à la sonde multi-lentille développée dans cette étude. Les veines sont représentées en bleu et les artères en rouge. Les variations de couleur indiquent la vitesse du flux sanguin : plus la couleur est vive, plus le sang circule rapidement. Les plus petits vaisseaux font moins de 100 micromètres. © Alexandre Dizeux, Physics for Medicine /Inserm
Visualisation 4D de la vascularisation d’un rein entier obtenue grâce à la sonde multi-lentille développée dans cette étude. Les veines sont représentées en bleu et les artères en rouge. Les variations de couleur indiquent la vitesse du flux sanguin : plus la couleur est vive, plus le sang circule rapidement. Les plus petits vaisseaux font moins de 100 micromètres. © Alexandre Dizeux, Physics for Medicine /Inserm
Pour la première fois, une équipe de chercheurs Inserm de l’Institut Physique pour la Médecine (Inserm/ESPCI Paris-PSL/CNRS) a réussi à cartographier de façon très précise la circulation sanguine d’un organe entier chez l’animal (cœur, rein et foie), et ce en quatre dimensions : 3D + temps. Cette nouvelle technique d’imagerie appliquée à l’humain pourrait à la fois permettre de mieux comprendre l’appareil circulatoire (veines, artères, vaisseaux et système lymphatique), mais aussi de faciliter le diagnostic de certaines pathologies liées à la circulation du sang. Ces résultats sont publiés dans Nature Communications.
La microcirculation sanguine est un réseau complexe qui permet d’acheminer le sang vers les tissus et les organes grâce à de minuscules vaisseaux sanguins. Lorsque ce mécanisme fonctionne correctement, les cellules reçoivent l’oxygène et les nutriments nécessaires à leur vitalité, tandis que les déchets métaboliques sont efficacement évacués.
Toute altération de ce réseau, qu’elle soit structurelle ou fonctionnelle, peut entraîner des conséquences cliniques graves, notamment une insuffisance cardiaque, une insuffisance rénale et diverses maladies chroniques. Or aucune méthode d’imagerie ne permet actuellement de visualiser la microcirculation et d’évaluer l’intégrité du système circulatoire dans son ensemble, des grandes artères jusqu’aux plus fines artérioles, et ce à l’échelle de l’organe entier.
Avec cette problématique en tête, l’équipe de recherche de l’Institut Physique pour la médecine (Inserm/ESPCI Paris-PSL/CNRS) a pour la première fois mis au point un outil capable de réaliser ces images[1]. Il s’agit d’un nouveau type de sonde ultrasonore, développé dans le cadre des travaux de thèse de Nabil Haidour, sous la direction de Clément Papadacci (chercheur Inserm). Grâce à cette technologie, les scientifiques sont parvenus à cartographier la vascularisation et quantifier la dynamique des flux sanguins de trois organes essentiels – le cœur, le rein et le foie – sur des modèles animaux de taille comparable à celle de l’humain, le tout avec une résolution d’image tout à fait inédite.
Le dispositif, non-invasif, a permis de distinguer la microcirculation jusque dans les vaisseaux les plus fins (moins de 100 micromètres). Dans le cas du foie, il a été possible d’identifier et de différencier ses trois réseaux sanguins (artériel, veineux et porte) grâce à leur signature hémodynamique.
« L’originalité de ces résultats est que ces images nous permettent de visualiser les vaisseaux d’un organe en entier à des échelles toutes petites (moins de 100 micromètres) – cette résolution d’image en 4D est inédite, tout comme le fait d’observer un organe de grande taille en entier, ainsi que les dynamiques de flux », explique Clément Papadacci, chercheur Inserm et dernier auteur de l’étude.
Cette technologie va désormais être testée chez l’humain, dans le cadre d’un essai clinique. Les développements permettant le déploiement chez l’humain sont menés avec l’aide de l’ART Ultrasons biomédicaux, un accélérateur de recherche technologique créé par l’Inserm et intégré à l’Institut Physique pour la médecine. « La sonde pourra être connectée à un équipement portable de petite taille qui permettrait son intégration dans la pratique médicale », explique Clément Papadacci.
« Utilisée en clinique, cette technologie nouvelle pourrait devenir un outil majeur pour mieux comprendre la dynamique vasculaire dans son ensemble, depuis les vaisseaux les plus gros jusqu’aux artérioles pré-capillaires. Il pourrait également contribuer à faire progresser le diagnostic des troubles de la microcirculation et le suivi des traitements des maladies des petits vaisseaux, maladies pour lesquelles le diagnostic est complexe et se fait par exclusion des autres pathologies », conclut Clément Papadacci.
Illustration de cette nouvelle technologie en vidéo :
[1] Recherche réalisée dans le cadre de l’étude MicroFlowLife (bourse starting grant ERC).





 © AdobeStock
© AdobeStock