La leptine est une hormone secrétée par les cellules adipeuses et qui envoie le signal de satiété au cerveau. Parfois, certains individus en surpoids ou obèses développent une résistance à cette hormone qui ne parvient plus à délivrer son message. L’équipe de Vincent Prévot, directeur de recherche à l’Inserm au Centre de recherche Jean Pierre Aubert à Lille, vient de montrer chez la souris obèse comment réactiver la voie permettant le transport de la leptine jusqu’au cerveau.
L’obésité acquise par une alimentation trop riche en graisse est associée à des niveaux importants et anormaux de leptine circulante. Ces taux circulants reflètent l’incapacité de la leptine à arriver jusqu’au cerveau. Elle reste alors « piègée » dans la circulation. Dans cette étude publiée dans Cell Metabolism, les chercheurs ont réussi à trouver la porte d’entrée de cette hormone dans le cerveau et restauré l’ouverture de cette « porte cellulaire » chez des souris obèses.

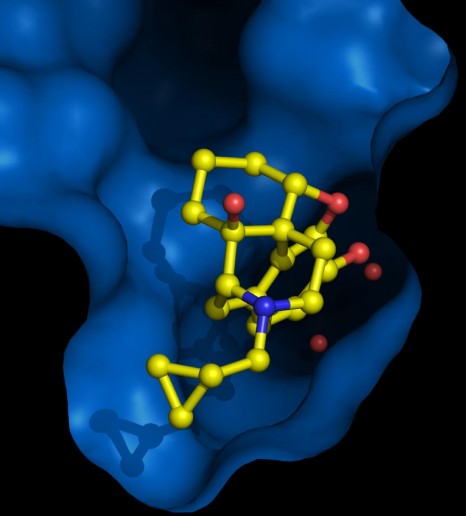
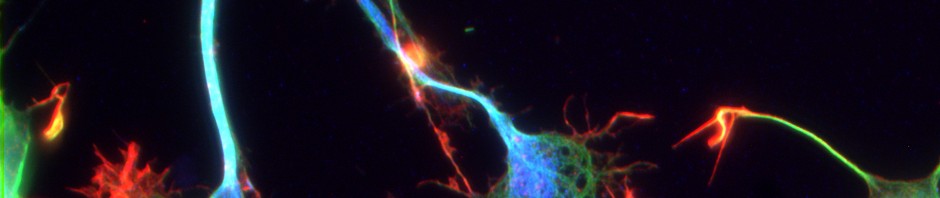
Le transport de la leptine via les tanycytes © Inserm / Vincent Prévot
L’équipe de recherche est parvenue dans un premier temps à décrire le mécanisme de passage de la leptine à travers cette porte cellulaire: les tanycytes (Figure ci-contre : cellules en jaune). Ces cellules capturent la leptine circulante à partir des vaisseaux sanguins qui, à cet endroit-là, ont la particularité de la laisser passer (étape 1). Lors de son parcours dans le tanycyte, la leptine capturée active une voie de signalisation « ERK » (étape 2) qui enclenche sa libération dans le liquide céphalorachidien (étape 3). La leptine active alors les zones cérébrales qui véhiculent son action anorexigène (étape 4).
Dans le cas d’obésité, les chercheurs ont constaté que le tanycyte est capable de capter l’hormone mais ne parvient plus à la libérer dans le cerveau. Il développe ce qu’on appelle « une leptinorésistance » liée à l’altération de l’activité de son récepteur appelé « LepR ». Les chercheurs ont alors testé chez la souris un traitement pharmacologique pour que la leptine parvienne jusqu’au LCR.
« Notre étude montre que, chez la souris obèse, le transport de la leptine à travers le tanycyte peut être restauré par un traitement pharmacologique en activant la voie de signalisation ERK dans cette cellule », explique Vincent Prévot, directeur de recherche à l’Inserm.
Ce traitement permet à la leptine d’activer les neurones et à terme de restaurer la sensibilité des souris à cette hormone en retrouvant progressivement un régime équilibré.
« L’altération du transport de la leptine par les tanycytes pourrait donc constituer le premier évènement physiopathologique conduisant à l’hormonorésistance centrale chez les individus en surpoids ou obèses » conclut-il.
Malgré ses effets bénéfiques contre la douleur, la prise de morphine s’accompagne d’effets indésirables divers tels que la constipation, la nausée, des vomissements, la dépression respiratoire et la dépendance potentielle à la molécule. L’équipe de recherche dirigée par Alain Eschalier, directeur de l’unité Inserm 1107 « Neuro-dol » à Clermont Ferrand, vient de montrer qu’il est possible de dissocier ces deux types d’effets en conservant l’effet analgésique souhaité, sans ses effets indésirables. Ces résultats sont publiés dans la revue Nature Communications le 17 décembre 2013.

Visualisation en 3D du récepteur µ-opiacé lorsqu’il est associé à un antagoniste de la morphine © Kobilka Lab
Les effets bénéfiques et indésirables de la morphine et d’autres médicaments opioïdes dépendent du même récepteur « mu ». Pour les dissocier, les chercheurs ont travaillé sur des protéines situées en aval du récepteur. Ils ont sélectionné « TREK-1 », un canal inhibiteur de l’activité neuronale dont l’implication dans la douleur a été révélée dans de précédents travaux.
Dans cette étude, l’équipe de recherche montre, chez des souris, que ce canal est impliqué dans l’effet antalgique de la morphine sans participer à ses effets indésirables. En effet, lorsque le gène est supprimé chez les souris l’effet antalgique de la morphine testé dans des modèles de douleur clinique (de type post-opératoire par exemple) est réduit.
« Les canaux « TREK-1 » sont indispensables à l’effet antalgique de la morphine mais ne sont pas impliqués dans ses effets indésirables car ni la constipation, ni la dépression respiratoire, ni la dépendance physique ne sont modifiées chez les animaux délétés.
L’activation directe de ces canaux pourrait donc conduire à une analgésie de type morphine sans induire les effets secondaires liés à ce type de médicament, »
conclut Alain Eschalier, dernier auteur de l’étude.
L’équipe travaille actuellement sur la synthèse de nouvelles molécules activatrices de TREK-1 en collaboration avec les membres de l’Institut Analgesia (partenariat public-privé).

Chez les mammifères, la lumière est un élément indispensable au bon fonctionnement de l’organisme. Cette réaction à la lumière est gouvernée dans notre organisme par une horloge biologique. A l’image de rouages bien huilés, l’horloge centrale située dans une petite structure cérébrale appelée l’hypothalamus, synchronise à son tour de nombreuses horloges secondaires présentes dans d’autres aires cérébrales ainsi que certains organes périphériques. Ces horloges vont contrôler l’expression de nombreux gènes qui vont permettre à l’organisme de s’adapter quotidiennement à l’environnement.
Une perturbation des composants moléculaires de l’horloge biologique est fréquemment associée à des troubles psychiatriques, mais la question de causalité restait sans réponse jusqu’à présent.
Pour aborder cette question, l’équipe de chercheurs de l’Inserm dirigée par Emmanuel Valjent (Equipe ATIP/Avenir, Unité Inserm 661 Institut de Génomique Fonctionelle à Montpellier) a évalué une gamme de comportements associés aux maladies psychiatriques sur des souris chez lesquelles deux gènes essentiels de l’horloge circadienne (cryptochrome 1 et cryptochrome 2) ont été invalidés.
Leurs travaux ont permis de mettre en évidence des relations causales entre la perturbation des gènes codant pour les protéines cryptochrome1 et 2 (Cry 1 et 2) et des comportements associés à l’anxiété.
En effet, les souris déficientes pour les protéines Cry1 et 2, dont l’horloge est perturbée, montrent des altérations comportementales caractérisées entre autre par un niveau d’anxiété anormalement élevé.
Ceci se traduit chez les rongeurs par une aversion élevée des espaces ouverts. De manière intéressante, les souris déficientes pour l’une ou l’autre desprotéines Cry1 ou Cry2, dont l’horloge biologique n’est que peu altérée, montrent les mêmes altérations comportementales.
Ces résultats indiquent clairement qu’outre leurs rôles critiques dans la régulation de l’horloge moléculaire, ces protéines participent directement au contrôle de l’état émotionnel. Cette étude publiée dans la revue Frontiers in behavioral Neuroscience permet de mieux comprendre la relation complexe existante entre l’horloge biologique et des comportements associés aux maladies psychiatriques tels que l’anxiété.

Au bureau ou lors de la pratique d’un sport, vous avez surement été confronté à des situations de compétition ou au contraire des situations de collaboration, vous demandant d’atteindre un même objectif à plusieurs. S’il s’agit d’un objectif commun, nous avons tendance à diminuer notre effort personnel, et ce d’autant plus que le groupe est nombreux. A l’inverse dans un contexte de compétition, l’homme aura tendance à fournir un effort plus important, pour creuser l’écart avec ses concurrents.
Ces interactions collaboratives et compétitives avaient été auparavant étudiées dans le but de comprendre comment le cerveau fait des choix dans de tels contextes. Les mécanismes cognitifs qui motivent la production d’effort dans des situations sociales restaient mal compris et leur composante neuronale n’avait pas été explorée jusqu’ici. Une idée dominante est que la motivation fournie par le contexte social serait reliée à l’utilité personnelle que l’on retire d’un tel effort. Cette motivation diminuerait donc lors d’une collaboration et augmenterait dans une situation de concurrence.
En utilisant l’imagerie par résonance magnétique fonctionnelle, les chercheurs de l’Inserm ont analysé ce qu’il se passait dans le cerveau de participants humains tandis qu’ils produisaient un effort physique (serrer une pince pour gagner de l’argent) dans un contexte collaboratif ou compétitif.
Leurs travaux leur ont permis de constater que la motivation était en effet principalement déterminée par l’utilité personnelle de l’effort, utilité reflétée par l’activation des régions cérébrales consacrées à la récompense.
Cependant, les sujets moins « utilitaristes », davantage motivés par des situations collaboratives, ont montré une activité plus intense et un volume anatomique plus important dans une région cérébrale impliquée précédemment dans la conduite des interactions sociales.
Cette région pourrait générer une motivation purement pro-sociale, permettant de produire un plus grand effort dans un contexte de collaboration. Plus généralement, cette découverte suggère que l’architecture de notre cerveau contient des indices quant à notre propension à investir de l’énergie dans un travail collaboratif. Alors quel est votre profil ? Compétiteur ou collaborateur ?

Les morts soudaines inattendues dans l’épilepsie (SUDEP pour Sudden unexpected death in epilepsy) représentent une des causes les plus fréquentes de décès brutal non accidentel chez l’adulte jeune. L’origine des SUDEP reste méconnue car survenant en général la nuit en l’absence de témoins. Il arrive que les SUDEP surviennent à l’hôpital où les fonctions vitales sont surveillées par des enregistrements. Ce sont ces données que le Prof. Philippe Ryvlin, responsable de l’équipe Inserm « TIGER- recherche translationnelle et intégrative en épilepsie » au centre de recherche en neurosciences de Lyon, a analysé pour mieux comprendre ce phénomène.
L’étude internationale MORTEMUS, dont les résultats sont publiés dans la revue The Lancet Neurology datée du 4 septembre, a permis d’identifier et d’évaluer ces cas rares d’arrêts cardiorespiratoires survenus à l’hôpital dans les unités spécialisées dans l’épilepsie. Au total, 16 cas de SUDEP ont été analysés grâce aux données recueillies auprès de 147 unités localisées en Europe, Israël, Australie et Nouvelle-Zélande entre janvier 2008 et décembre 2009. La majorité des cas de SUDEP étudiés sont survenus la nuit (14 sur 16).
Les résultats montrent que les patients morts de SUDEP présentent la même succession d’événements conduisant à l’arrêt cardiovasculaire. La respiration s’intensifie (18 à 50 mouvements respiratoires par minute) suite à une crise sévère et cette accélération est suivie dans les 3 minutes d’un collapsus cardiorespiratoire soudain, transitoire ou terminal. Lorsqu’il est transitoire, les chercheurs ont observé que le dysfonctionnement survient de nouveau après quelques minutes, conduisant à une apnée terminale suivi dans un second temps d’un arrêt cardiaque.
Par ailleurs, cette étude mets le doigt sur la surveillance sous-optimale des patients admis dans des unités spécialisées d’épileptologie, invitant à renforcer les mesures de sécurité dans ces unités.
« Nos données permettent de lever le voile sur la cause de ces décès et apporte des éléments pour favoriser la prévention de ces morts soudaines, par exemple en améliorant la surveillance des patients dans les unités hospitalières spécialisées, en particulier pendant la nuit »
explique le Prof. Philippe Ryvlin, responsable de l’équipe Inserm.

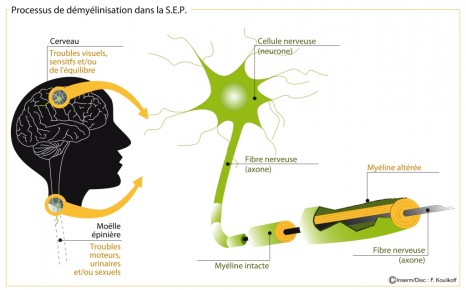
Une équipe de chercheurs dirigée par Brahim Nait Oumesmar, directeur de recherche Inserm au Centre de recherche du cerveau et de la moelle épinière (CRICM) en collaboration avec l’Université du Luxembourg, vient de découvrir qu’une nouvelle molécule est capable de stimuler la réparation de la myéline détruite dans des modèles expérimentaux de sclérose en plaques. Une avancée publiée dans The Journal of Neuroscience.
La sclérose en plaques (SEP) constitue la cause la plus fréquente d’invalidité neurologique chez le jeune adulte[1]. Cette maladie est caractérisée par des lésions inflammatoires du cerveau, de la moelle épinière et du nerf optique. Elle est considérée comme une maladie auto-immune: chez les personnes atteintes de SEP, leur système de défense est dérégulé. Au lieu de lutter contre les pathogènes extérieurs, le système immunitaire s’attaque à ses propres cellules.
La SEP entraîne la destruction des gaines de myéline qui entourent les neurones et qui facilitent le transport des informations. Des lésions chroniques caractérisées par une perte des fibres nerveuses apparaissent. Bien que les causes de la SEP restent encore inconnues, les traitements actuels visent surtout à moduler la réponse immunitaire, et ont très peu d’impact sur la réparation des gaines de myéline (ou remyélinisation). Trouver des traitements visant à stimuler la remyélinisation est donc un axe de recherche majeur dans la SEP. La remyélinisation pourrait permettre le rétablissement de la conduction nerveuse et prévenir la progression du handicap chez les patients atteints de SEP.
L’équipe de recherche dirigée par Brahim Nait Oumesmar directeur de recherche Inserm au Centre de recherche du cerveau et de la moelle épinière (CRICM) en collaboration avec l’Université du Luxembourg, a identifié une nouvelle molécule de synthèse capable de stimuler la réparation des lésions de la myéline dans des modèles expérimentaux de la SEP.
Cette molécule de synthèse baptisée TFA-12 fait partie d’un dérivé de la vitamine E.
Leurs travaux ont démontré que TFA-12 réduit à la fois la formation de lésions inflammatoires et surtout favorise la réparation des lésions de la myéline.
Ces recherches ont aussi montré que cette molécule stimule la régénération des oligodendrocytes, les cellules à l’origine de la synthèse de myéline dans le système nerveux central. Ces travaux pourraient ainsi permettre le développement de nouvelles stratégies pharmacologiques favorisant la remyélinisation des neurones dans la SEP.

[1] L’âge moyen de début des symptômes est de 30 ans, cette maladie touche plus particulièrement les femmes. En France, 80 000 personnes seraient atteintes par la SEP

Un consortium international vient de révéler 5 nouvelles régions génétiques associées à la migraine dans une étude publiée le 23 juin 2013 dans la revue Nature Genetics , portant le nombre total de régions identifiées ces dernières années à 12. Les chercheurs de l’Unité Inserm 708 « Neuroépidémiologie » à Bordeaux ont participé à ce travail titanesque en comparant près de 118 000 données de patients souffrant ou non de migraines, issues de 29 études génomiques différentes.
La migraine est une variété de maux de tête répétitifs caractérisés par des douleurs de forte intensité et d’autres symptômes tels que les nausées, la sensibilité à la lumière, au bruit. Elle affecte près d’un adulte sur cinq. L »étude de ses origines reste difficile du fait de son caractère épisodique mais très récemment, plusieurs marqueurs génétiques ont été associés à la migraine.
Dans cette nouvelle étude, les chercheurs ont dénombré 12 régions génétiques associées à la migraine. 7 d’entre elles avaient déjà été rapportées et 5 nouvelles ont été identifiées.
L’étude montre que certaines d’entre elles se trouvent à proximité de gènes de contrôle des circuits cérébraux et de gènes responsables du maintien en bonne santé des tissus cérébraux.
« Les résultats obtenus à partir de cette très grande base de données permettront de déterminer les mécanismes biologiques à l’origine des migraines » explique Tobias Kurth, directeur de recherche Inserm à l’unité Inserm 708 « Neuroépidémiologie ». Nous pensons que la plupart de ces gènes sont interconnectés et pourraient déréguler les tissus cérébraux entrainant les symptômes de la migraine » ajoute-t-il.
Les chercheurs ont également identifié 134 régions génétiques supplémentaires potentiellement associées à la susceptibilité de l’individu à développer une migraine.

Un gène impliqué dans les épilepsies dites « focales », les plus fréquentes d’entre elles, a été découvert par l’équipe de recherche dirigée par Eric Leguern et Stéphanie Baulac de l’unité Inserm 975 « Génétique et physiopathologie des épilepsies familiales » à l’Institut du Cerveau et de la Moelle (ICM) de l’hôpital de la Pitié-Salpêtrière. Les chercheurs ont étudié des familles dont les membres atteints présentaient divers syndromes d’épilepsie focale. Dans 37% des familles, des mutations ont été retrouvées dans un gène commun. Cette découverte permet d’envisager de nouveaux mécanismes pour mieux comprendre cette pathologie. Les résultats de cette étude sont publiés dans une lettre de la revue Nature Genetics datée du 31 mars 2013.
Les épilepsies focales représentent près de 70% de toutes les épilepsies. Parmi elles, plusieurs syndromes familiaux ont été identifiés, et caractérisés par la localisation du foyer épileptogène à l’origine des crises: les épilepsies frontales nocturnes autosomiques dominantes, les épilepsies familiales du lobe temporal et les épilepsies familiales à foyer variable.
Grace à la caractérisation clinique de 16 familles, en collaboration avec des cliniciens des hôpitaux universitaires de Strasbourg, les chercheurs viennent de découvrir un gène majeur impliqué dans plusieurs formes familiales d’épilepsie focale. La technique de séquençage de l’ADN à haut débit a permis d’identifier une mutation introduisant un décalage dans la lecture du gène DEPDC5 (DEP domain containing protein 5), qui code pour une protéine de fonction encore inconnue. Par la suite, le séquençage du gène a révélé la présence de mutations dans 6 familles de la cohorte sur 16, soit plus du tiers d’entre elles. La fréquence élevée des mutations dans le gène DEPDC5 laisse entrevoir des retombées pour les patients et les familles en terme de diagnostic moléculaire et clinique.
« L’identification de mutations dans des familles avec épilepsie frontale, temporale ou à foyer variable démontre que ce gène est un dénominateur commun à des syndromes épileptiques longtemps considérés comme distincts du fait de la localisation cérébrale différente du foyer et de l’expression électro-clinique différente observée lors des crises »
, souligne Stéphanie Baulac, chargée de recherche à l’Inserm. Ces résultats suggèrent pour la première fois que le site d’initiation des crises est dissocié de la cause moléculaire.
Cette découverte permettra d’ouvrir de nouvelles pistes pour une meilleure compréhension des mécanismes pathologiques des épilepsies pour le développement de nouvelles cibles thérapeutiques, les épilepsies focales faisant partie des plus pharmaco-résistantes.
Ces travaux ont bénéficié d’un financement de l’Institut Hospitalo-Universitaire IHU-A-ICM dans le cadre des “Investissements d’avenir”.
Photo: ©Inserm / L.Peris

La dépression est une maladie multifactorielle fréquente et dont l’apparition des symptômes est souvent liée au mode de vie des patients. Parmi ces facteurs, l’alimentation semble jouer un rôle prépondérant. Des travaux menés en collaboration par des chercheurs de l’Inserm à Montpellier et de l’University College London suggèrent que l’amélioration de la qualité de l’alimentation est associée à la diminution de la récurrence des épisodes dépressifs, en particulier chez les femmes. Ces résultats sont publiés dans la revue American Journal of Clinical Nutrition.
Dans ce travail, les chercheurs de l’Unité 1061 « Neuropsychiatrie: recherche épidémiologie et clinique » (Inserm/Université Montpellier) et de l’University College London, ont analysé les données, sur 10 ans (1993-2003), de 4215 fonctionnaires de la cohorte anglaise Whitehall II travaillant à Londres. La qualité de l’alimentation a été estimée à l’aide d’un score -le Alternative Healthy Eating Index (AHEI)[1].
Chez les participantes de l’étude, la qualité de l’alimentation (le fait de suivre les recommandations alimentaires du AHEI) sur 10 ans est associée à la récurrence des symptômes dépressifs mesurés 5 ans plus tard. Cette relation n’est pas retrouvée chez les hommes. L’originalité de cette étude réside dans l’analyse des données répétées au cours du temps permettant d’étudier le sens de la relation alimentation-symptômes dépressifs.
« Nous avons observé que l’amélioration ou le maintien du score au AHEI des participantes au cours des 10 ans de suivi diminue de 65% leur risque de développer des symptômes dépressifs récurrents par rapport aux femmes avec un faible score », explique Tasnime Akbaraly, chargée de recherche à l’Inserm, co-auteur de l’étude. « Les résultats suggèrent que le suivi des recommandations alimentaires du AHEI tout au long de la vie adulte permettrait de réduire la récurrence des épisodes dépressifs » conclut la chercheuse.
[1]Le score du AHEI est basé sur les apports alimentaires en fruits, légumes, noix, soja, fibres, en acides gras trans, sur le ratio de viande blanche par rapport à la viande rouge, le ratio d’acides gras polyinsaturés par rapport aux acides gras saturés, la prise d’alcool et la consommation à long terme de multivitamines.

Avant de nous engager dans un effort, notre cerveau décide de son opportunité en évaluant les coûts qu’il implique et les bénéfices qu’on peut en tirer. Une question reste cependant peu explorée : comment, au cours d’un effort, le cerveau décide-t-il qu’il est temps de faire une pause ? Florent Meyniel & Mathias Pessiglione, de l’unité Inserm 975 » Centre de recherche en neurosciences de la pitié salpétrière », ont proposé que l’accumulation et la dissipation d’un signal cérébral de fatigue déclenchent respectivement la décision d’arrêter ou de reprendre un travail en cours.
Pour tester cette hypothèse, les auteurs ont développé un test dans lequel 39 participants ont été invités à serrer une poignée de force en échange d’un paiement qui était proportionnel à la durée de leur effort.
Les auteurs ont utilisé deux techniques d’imagerie cérébrale pour enregistrer l’activité cérébrale des participants au cours du test, l’une pour localiser précisément le signal et l’autre pour caractériser sa dynamique temporelle.
Selon leurs résultats, le signal cérébral recherché correspondrait à l’activité d’une région particulière du cerveau, l’insula postérieure, qui est par ailleurs impliquée dans la perception de douleur. Ce signal s’accumule pendant la production d’effort, d’autant plus vite que la force imposée était accrue, et se dissipe pendant le repos, avec une vitesse proportionnelle aux enjeux monétaires. De plus la perspective d’un gain monétaire important permet aux sujets de repousser littéralement leurs limites, c’est à dire d’élever le seuil de fatigue à partir duquel le cerveau déclenche la pause.
La découverte des chercheurs suggère un mécanisme par lequel le cerveau peut maximiser les bénéfices liés à l’effort tout en empêchant l’épuisement de l’organisme.

©fotolia
POUR CITER CETTE PAGE :

Le rêve est encore un domaine loin d’être compris par les chercheurs. Le mystère reste entier quant à savoir si les personnes qui déclarent faire beaucoup de rêves, rêvent effectivement plus que les autres ou ont une faculté supérieure aux autres à s’en souvenir ?
Il est actuellement impossible avec les moyens dont disposent les chercheurs de faire cette distinction. En revanche des chercheurs de l’Inserm au sein de l’Unité 1028 « Centre de recherche en neuroscience de Lyon) ont réussi à mettre au point un test qui permet d’analyser l’activité cérébrale des petits et grands rêveurs et à en tirer quelques conclusions. Leurs travaux sont publiés dans la revue Cerebral Cortex.
Pour cela, ils ont enregistré à l’aide d’électrodes l’activité du cerveau de deux groupes de volontaires : ceux qui se rappellent très souvent de leurs rêves et ceux qui s’en souviennent rarement. Pour obtenir une activité cérébrale analysable par les chercheurs ils les ont soumis à des sons au cours de leur sommeil et pendant la journée.
L’analyse des signaux électriques cérébraux a montré une grande différence dans les réponses évoquées par les sons chez les grands et les petits rêveurs non seulement pendant le sommeil mais aussi à l’éveil.
Ils suggèrent que les personnes qui se souviennent fréquemment de leurs rêves ont une organisation cérébrale fonctionnelle particulière dans tous les états de vigilance que ce soit pendant le sommeil ou pendant l’éveil, ce qui favoriserait soit la production soit la mémoire du rêve. Ces résultats n’encouragent pas l’hypothèse dominante depuis les années 60 qui propose un lien fort entre le rêve et sommeil paradoxal mais plutôt donc une manière de fonctionner « différente » entre le cerveau des petits et grands rêveurs.
Ces observations vont en revanche dans le sens d’une autre hypothèse sur le fait que nous ne pouvons rien mémoriser pendant le sommeil. Se souvenir de ses rêves serait associé à des phases de micro-réveil pendant le sommeil.
Hypothèse confirmée par les résultats obtenus par les chercheurs puisque les « grands rêveurs » cumulent en moyenne 30 minutes d’éveil au cours de la nuit, contre 15 minutes pour les petits rêveurs. Reste à savoir pourquoi certains se réveillent plus ou moins au cours de la nuit ?
Selon la encore les avancées des chercheurs, leurs résultats suggèrent que les grands rêveurs se réveillent plus la nuit car ils seraient plus sensibles aux bruits dans l’environnement. Leur cerveau serait plus « réactif » à l’environnement ou « distractible » que celui des petits rêveurs.

©Fotolia