Une étude Science apporte de nouvelles pistes pour comprendre le trouble de stress post-traumatique © Inserm
Les attentats de Paris et Saint-Denis, le 13 novembre 2015, ont laissé des marques durables, non seulement sur les survivants et leurs proches, mais aussi sur la société française dans son ensemble. Vaste programme de recherche transdisciplinaire, le projet 13-Novembre est codirigé par le neuropsychologue Francis Eustache, directeur du laboratoire Inserm Neuropsychologie et imagerie de la mémoire humaine (Inserm/Université de Caen Normandie/École pratique des hautes études/CHU Caen/GIP Cyceron), et l’historien Denis Peschanski, directeur de recherche au CNRS[1]. L’objectif : étudier la construction et l’évolution de la mémoire, individuelle et collective, de ces événements traumatiques, mais également mieux comprendre les facteurs protégeant les individus du stress post-traumatique.
Dans ce cadre, une étude d’imagerie cérébrale intitulée Remember, dont l’Inserm est promoteur, s’intéresse aux réseaux cérébraux impliqués dans le trouble de stress post-traumatique (TSPT). Des travaux qui donnent lieu à une publication dans la revue Science, le 14 février 2020. Dirigée par le chercheur Inserm Pierre Gagnepain, cette étude montre que la résurgence intempestive des images et pensées intrusives chez les patients atteints de stress post-traumatique, longtemps attribuée à une défaillance de la mémoire, serait également liée à un dysfonctionnement des réseaux cérébraux qui la contrôlent. Ces résultats permettent d’identifier de nouvelles pistes de traitement.
- Contexte : le programme 13-Novembre
Les attaques du 13 novembre 2015, d’une ampleur et d’une violence inédites, ont provoqué une onde de choc dans la société française. La communauté scientifique décide de s’engager pour mieux appréhender les conséquences d’un tel traumatisme et améliorer la prise en charge des victimes et de leur entourage. Le 18 novembre 2015, Alain Fuchs, alors président du CNRS, s’adresse au monde académique et lance un appel à projets pour répondre à ces défis. Il demande à toutes les équipes de recherche intéressées d’émettre des « propositions sur tous les sujets pouvant relever des questions posées à nos sociétés par les attentats et leurs conséquences, et ouvrant la voie à des solutions nouvelles – sociales, techniques, numériques ».
Le programme transdisciplinaire 13-Novembre est alors lancé par l’Inserm, le CNRS et Hesam université[2]. Il comprend plusieurs volets, notamment « l’étude 1000 » : en pratique, l’idée est de suivre 1000 personnes volontaires sur 12 ans. Parmi elles, des personnes directement exposées aux attentats, survivants et proches des victimes, ainsi que celles intervenues sur les lieux le soir des attaques, mais aussi des habitants des quartiers ciblés et des quartiers périphériques de Paris et enfin des personnes issues de plusieurs autres villes françaises, afin de comprendre comment se construit et évolue la mémoire des attentats (voir encadré).
Remember : comprendre le trouble de stress post-traumatique
Dans le cadre du programme 13-Novembre, le projet Remember, dont l’Inserm est promoteur, permet d’aller encore plus loin dans la compréhension de la mémoire humaine. Avec cette étude d’imagerie cérébrale menée à Caen et portant sur un sous-groupe de 175 participants, les chercheurs explorent les effets d’un événement traumatique sur les structures et le fonctionnement du cerveau, identifiant des marqueurs neurobiologiques du stress post-traumatique mais également de la résilience au trauma. Ils espèrent qu’un jour ces travaux pourront déboucher sur de nouvelles pistes thérapeutiques, complémentaires à celles existant déjà.
Remember s’attèle ainsi à une question majeure qui intrigue les neuroscientifiques depuis des années : pourquoi certaines personnes ayant vécu un traumatisme souffrent-elles de stress post-traumatique, alors que d’autres ne développent jamais ce trouble ? L’un des objectifs de l’étude publiée dans la revue Science, est de déterminer s’il existe un lien entre les mécanismes de contrôle de notre mémoire et la capacité de résilience des individus.
« Nous avons focalisé ce programme de recherche sur les facteurs de protection et les marqueurs cérébraux associés à la résilience au traumatisme. C’est ce qui fait l’originalité de nos travaux par rapport aux études précédentes qui se focalisent plutôt généralement sur l’impact des chocs traumatiques sur la mémoire et son dysfonctionnement », souligne Pierre Gagnepain, chercheur Inserm et responsable scientifique de l’étude Remember.
L’« étude 1000 » du programme 13-Novembre
Au cours de quatre campagnes d’entretiens filmés lancées avec le soutien de l’Institut national de l’audiovisuel (INA) et de l’Établissement de communication et de production audiovisuelle de la Défense (ECPAD), réparties sur 10 ans (2016, 2018, 2021 et 2026), les participants sont amenés à partager leurs témoignages et à évoquer leurs souvenirs personnels des attentats à partir d’un guide d’entretien identique.
Ces récits individuels seront ensuite analysés en détail et mis en perspective avec les traces de la mémoire collective telle qu’elle se construit au cours du temps, notamment au sein des espaces médiatiques (journaux télévisés et radiodiffusés, articles de presse, réseaux sociaux, images commémoratives…).
Cette démarche s’inspire de celle mise en place par William Hirst, professeur de psychologie de la New School (New York, États-Unis), à la suite des attentats du 11 septembre 2001. Avec ses équipes, il avait recueilli près de 3 000 questionnaires écrits, quatre fois en dix ans, sans viser un suivi de cohorte.
Le programme 13-Novembre va plus loin, en privilégiant des enregistrements vidéo, en cherchant à suivre les mêmes personnes sur ces dix années, et en privilégiant l’approche transdisciplinaire. Il s’agit en ce sens d’une première mondiale. « En mettant en place 13-Novembre, l’idée était d’aller encore plus loin, grâce à une collaboration très riche entre de multiples disciplines et à la mise en place de l’étude biomédicale Remember. Nous avons là une opportunité scientifique unique de voir le processus de construction de la mémoire individuelle, et comment elle dialogue avec la mémoire collective », soulignent Francis Eustache et Denis Peschanski, codirecteurs du programme 13-Novembre.
- Trouble de stress post-traumatique
Le trouble de stress post-traumatique (TSPT) peut se développer chez certains individus ayant été confrontés à des événements choquants, dangereux ou effrayants. D’abord repéré et étudié par les scientifiques au sein de populations de militaires revenus du front, le trouble de stress post-traumatique peut néanmoins toucher toutes les populations, enfants et adultes. Il peut survenir après tout type de traumatisme, d’une catastrophe naturelle au décès soudain d’un proche, en passant par un attentat terroriste comme ceux du 13 novembre 2015. Des études réalisées aux États-Unis et au Canada estiment que la prévalence du trouble de stress post-traumatique dans la population générale est de l’ordre de 6 à 9 %.
Les souvenirs intrusifs au cœur du trouble de stress post-traumatique
Le trouble de stress post-traumatique est un état complexe qui se caractérise par plusieurs symptômes, pouvant varier d’un individu à l’autre. Le trouble évolue de manière progressive, pouvant rester silencieux pendant des périodes relativement longues. Il peut apparaître juste après un traumatisme ou des années plus tard. Parmi les symptômes les plus caractéristiques, l’intrusion fréquente du souvenir des images, des odeurs et des sensations associées au traumatisme vécu.
Ces intrusions, qui bouleversent la vie quotidienne, induisent une grande détresse, ainsi que d’autres émotions intenses comme la peur, la culpabilité, la colère… Cet état peut s’accompagner de symptômes physiques provoqués par le rappel de l’événement, par exemple des tensions musculaires ou une accélération du rythme cardiaque.
Afin de limiter le sentiment de détresse engendré par les souvenirs intrusifs, les personnes atteintes de trouble de stress post-traumatique ont également tendance à développer des comportements d’évitement pour fuir toutes les circonstances qui pourraient éveiller le souvenir du traumatisme. Ils peuvent refuser de penser à l’événement ou d’en parler, s’isolant parfois petit à petit du reste de la société, et même de leurs proches.
- L’étude Science: mieux comprendre l’origine des souvenirs intrusifs
D’après les modèles traditionnels du TSPT, la persistance des souvenirs intrusifs douloureux s’expliquerait par un dysfonctionnement de la mémoire, un peu à la manière d’un vinyle rayé rejouant en boucle les mêmes fragments de nos souvenirs. Au niveau anatomique, ces dysfonctionnements seraient visibles particulièrement au niveau de l’hippocampe, région clé pour la formation de la mémoire.
Par ailleurs, les tentatives de suppression par les patients de leurs souvenirs traumatiques ont longtemps été considérées comme un mécanisme inefficace. Au lieu de confronter ces images douloureuses pour les laisser dans le passé, le fait d’essayer de les chasser ou de les réprimer était plutôt perçu comme une stratégie négative, renforçant les intrusions et aggravant la situation des personnes souffrant de TSPT.
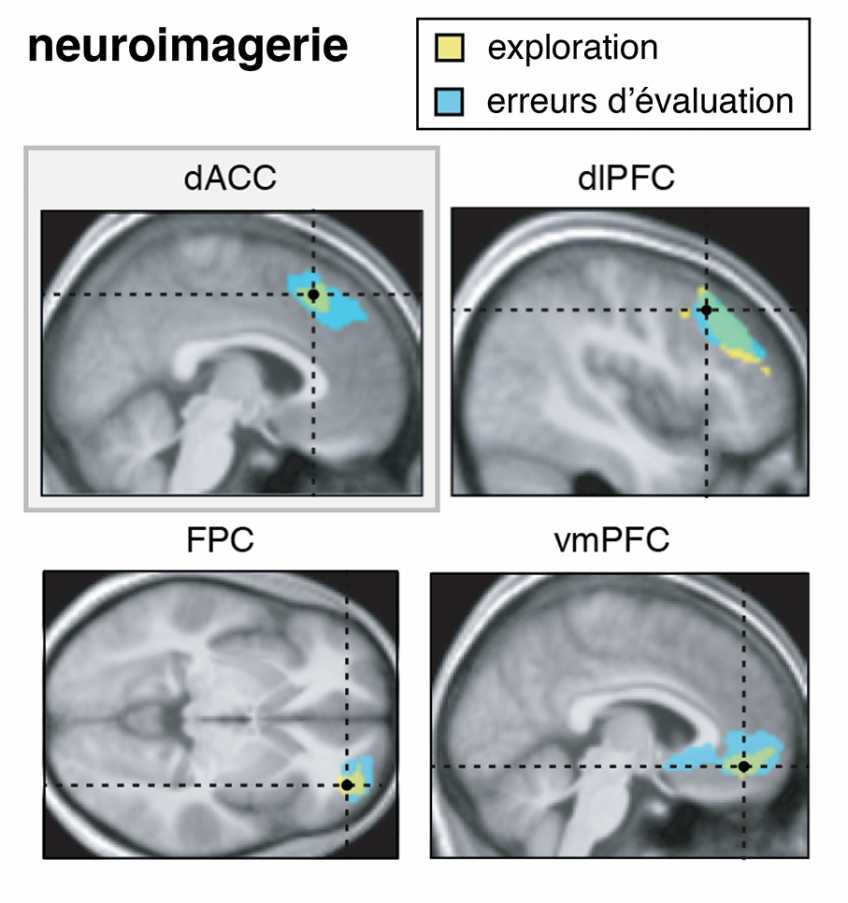
L’étude d’imagerie cérébrale Inserm publiée dans Science remet en cause certaines de ces idées, et émet l’hypothèse que la résurgence intempestive des images et pensées intrusives serait liée à un dysfonctionnement des réseaux cérébraux impliqués dans le contrôle de la mémoire (pour reprendre l’image précédente, le bras de la platine vinyle contrôlant la lecture des souvenirs). « Ces mécanismes de contrôle agissent comme un régulateur de notre mémoire, et sont engagés pour stopper ou supprimer l’activité des régions associées aux souvenirs, comme l’hippocampe », souligne Pierre Gagnepain.

Les participants devaient réaliser la tâche « Think No-Think » dans l’IRM. ©Cycéron
Méthodes et résultats de l’étude
Avec ses collègues du laboratoire dirigé par Francis Eustache, Pierre Gagnepain a travaillé avec 102 survivants des attaques de Paris, dont 55 souffrant de TSPT. 73 personnes n’ayant pas été exposées aux attentats ont également pris part à l’étude.
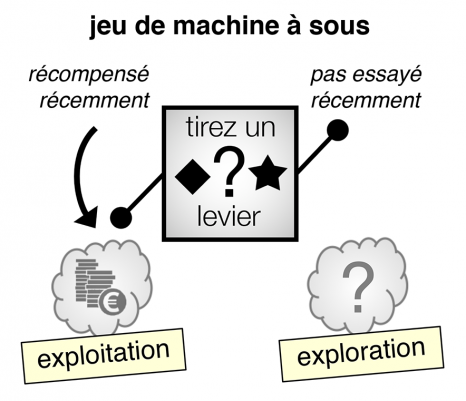
Afin de modéliser la résurgence des souvenirs intrusifs constatée dans le TSPT chez ces volontaires, sans les exposer à nouveau aux images choquantes des attentats, les scientifiques ont opté pour un protocole de recherche en imagerie cérébrale s’appuyant sur la méthode Think/No-Think (cf. encadré).
Cette méthode vise à créer des associations entre un mot indice et un objet du quotidien n’ayant rien à voir l’un avec l’autre (par exemple le mot « chaise » avec l’image d’un ballon), afin de reproduire la présence d’une intrusion lors de la confrontation avec le mot indice. « Dans un second temps, nous pouvons étudier la capacité des participants à chasser et supprimer l’image intrusive de leur esprit surgissant contre leur gré lorsqu’ils sont confrontés au mot indice », précise la chercheuse Alison Mary, première auteure de l’article et chercheuse à l’Inserm au moment de ces travaux.

La méthode du Think/No Think permet d’obtenir un modèle d’intrusion des souvenirs (cf encadré). © Pierre Gagnepain/Inserm
La méthode du Think/No-Think
Hors de question pour les chercheurs de soumettre les survivants des attentats à de nouvelles images traumatisantes qui pourraient les replonger dans une situation de détresse. Le paradigme « think/no-think » modélise la situation dans laquelle se trouvent les patients en état de stress post-traumatique, confrontés à des images et à des souvenirs qui s’imposent fréquemment à eux de manière intrusive, mais sans avoir recours à des stimuli qui pourraient être traumatisants.
Lors de la phase d’apprentissage, les participants apprennent des paires de stimuli par cœur (par exemple le mot chaise associé à l’image d’un ballon). L’objectif : quand le mot chaise est ensuite présenté aux participants, l’image du ballon est automatiquement réactivée. Le mot chaise se comporte comme indice d’une intrusion mentale, déclenchant le souvenir associé du ballon. Celui-ci survient de façon spontanée et automatique, simulant certaines caractéristiques des véritables souvenirs intrusifs du trouble de stress post-traumatique.
Dans la phase suivante, l’activité du cerveau est mesurée chez les participants à l’aide de la technique d’IRM fonctionnelle, selon deux conditions :
· Condition « Think » : l’un des mots est présenté écrit en vert, et le sujet doit visualiser précisément l’image associée.
· Condition « No-Think » : l’un des mots est présenté en rouge, et le sujet doit vider son esprit et empêcher l’image d’émerger, tout en maintenant son attention sur le mot. Les chercheurs distinguent alors les situations dans lesquelles l’image ne survient pas et les situations menant à une intrusion, même si elle est brève. Ils peuvent ainsi observer les différences d’activité cérébrale dans les deux cas, afin d’étudier de près les mécanismes de contrôle de la mémoire employés pour réprimer une image intrusive.
Contrôle des souvenirs intrusifs et résilience
Les chercheurs se sont intéressés aux connexions cérébrales entre régions de contrôle, situées dans le cortex frontal (à l’avant du cerveau) et les régions des souvenirs, telles que l’hippocampe. L’objectif : mettre en évidence d’éventuelles différences entre les trois groupes de participants (le premier non exposé aux attentats, le deuxième exposé aux attentats sans TSPT et le troisième exposé mais avec TSPT).
Les résultats montrent que les participants souffrant de TSPT présentent une défaillance des mécanismes qui permettent de supprimer et de réguler l’activité des régions de la mémoire lors d’une intrusion (notamment l’activité de l’hippocampe).
À l’inverse, le fonctionnement de ces mécanismes est très largement préservé chez les individus sans TSPT, qui parviennent à lutter contre les souvenirs intrusifs. « Dans notre étude, nous suggérons que le mécanisme de suppression des souvenirs n’est pas intrinsèquement mauvais et à l’origine des intrusions comme on le croyait. En revanche, son dysfonctionnement l’est. Si on prend pour analogie les freins d’une voiture, ce n’est pas le fait de freiner, ou dans le cas qui nous occupe, de supprimer les souvenirs qui pose problème, mais le fait que le système de freinage soit défaillant, ce qui conduit à sa surutilisation », explique Pierre Gagnepain.
- Quelles sont les implications de ces travaux ?
Ces résultats permettent de questionner les idées reçues sur le trouble de stress post-traumatique et d’imaginer de nouvelles pistes de traitement.
Implications scientifiques
D’une part, l’étude souligne que la persistance du souvenir traumatique n’est vraisemblablement pas uniquement liée à un dysfonctionnement de la mémoire, mais également à un dysfonctionnement des mécanismes de contrôle de la mémoire.
D’autre part, si l’on a longtemps considéré les processus de suppression des souvenirs à l’œuvre chez les individus victimes de stress post-traumatique comme problématiques et inefficaces (puisqu’ils permettaient aux souvenirs traumatiques de revenir à la charge de manière encore plus violente), l’étude montre que le problème n’est pas ce mécanisme en tant que tel, mais sa mauvaise réalisation par les réseaux cérébraux.
Les patients atteints de TSPT seraient en fait constamment en état de « suppression » de la mémoire, même en l’absence d’intrusion des souvenirs, afin de compenser ce système défaillant du contrôle de la mémoire. Reste à déterminer si ces difficultés de contrôle se sont instaurées après le traumatisme, ou étaient présentes avant, rendant l’individu plus vulnérable.
Implications thérapeutiques
À l’heure actuelle, la plupart des thérapies existantes proposées aux patients visent à recontextualiser les souvenirs problématiques, à faire prendre conscience qu’ils appartiennent au passé, et à réduire le sentiment de peur qu’ils suscitent.
Proposer des interventions déconnectées des événements traumatiques, stimulant les mécanismes de contrôle identifiés dans cette étude, pourrait être un complément utile pour entraîner les patients à mettre en place des mécanismes de suppression plus efficaces. « Tous les traitements impliquent aujourd’hui de se confronter au traumatisme, ce qui n’est pas toujours évident pour les patients. On pourrait imaginer que réaliser une tâche similaire à la méthode Think-No Think permette de stimuler les mécanismes de suppression, facilitant ainsi le traitement du souvenir traumatique dans les thérapies classiques », expliquent les chercheurs.
Des résultats en dialogue avec les autres volets du programme 13-Novembre
L’étude permet aussi de mieux étudier le fonctionnement cérébral des survivants « résilients », n’ayant pas développé le trouble. « Cette étude va plus loin que toutes les autres, qui se concentrent traditionnellement sur les militaires ayant été exposés à des situations traumatiques. Cependant, les militaires ont rarement été exposés au même degré, à la même fréquence, ni aux mêmes situations. Il est donc souvent difficile d’étudier en parallèle des individus atteints de stress post-traumatique et des individus résilients ayant été exposés à la même situation choquante. Ici, nous avons cette possibilité. C’est un progrès qui aura, nous l’espérons, des répercussions importantes pour toutes les personnes victimes de trauma dans le monde », souligne Pierre Gagnepain.
Plusieurs études se profilent désormais pour venir compléter ces résultats. Les chercheurs vont notamment utiliser les données collectées lors des sessions d’imagerie cérébrale pour s’intéresser de plus près aux altérations spécifiques de l’hippocampe, structure clé dans l’expression des souvenirs intrusifs. Les études avec ces participants ayant déjà été menées à deux reprises, à deux ans d’intervalle, les chercheurs pourront également étudier leur évolution individuelle et tenter de repérer des biomarqueurs permettant de prédire cette évolution. « Enfin, il sera intéressant de confronter les données collectées dans le cadre du programme 13-Novembre, qui étudie l’évolution du souvenir traumatique aux niveaux collectif et individuel, et ceux de Remember, qui étudie les mécanismes cérébraux permettant de lutter contre ce traumatisme. Des travaux originaux et inédits au niveau mondial », conclut Pierre Gagnepain.
C’est cette capacité à faire dialoguer de nombreuses disciplines et à explorer toute la complexité de la mémoire humaine qui fait toute la richesse du programme 13-Novembre.
Témoignages de participants*
L’histoire d’Anna
Pour Anna et le père de ses enfants, le 13 novembre 2015 était une date importante. Pour la première fois depuis la naissance de leur deuxième fils, ils sortaient dîner en amoureux dans leur quartier. Habitant le XIe arrondissement, ils avaient choisi un restaurant à proximité. Après leur repas, alors qu’Anna rentrait retrouver leurs enfants, une détonation retentit sur le trottoir d’en face, au niveau du Comptoir Voltaire. Pensant à une fuite de gaz dans l’un des immeubles de la rue, elle était alors bien loin d’imaginer ce qui se passait réellement.
C’est en remontant chez elle, alors que la nouvelle des attentats est en train de faire le tour du monde, qu’Anna a commencé à réaliser ce qu’elle a vécu. Le reste de cette nuit-là est pour elle associé à une sensation de flottement et d’angoisse alors que son mari, parti retrouver des collègues pour une fête de fin de tournage, s’est retrouvé confiné dans le lieu qui accueillait la fête. À ce flottement succèdera l’incompréhension face à l’horreur tout au long du weekend qui a suivi.
La semaine après les attentats est difficile. Anna a du mal à réaliser ce qui s’est passé, elle pleure beaucoup. Chaque jour, elle craint pour la vie de ses enfants, scolarisés dans le quartier. Le diagnostic de stress post-traumatique est rapidement posé.
Participation aux études
Après les attentats, Anna apprend qu’une campagne de recrutement est menée à l’INA, qui recherche des volontaires pour participer au Programme 13-Novembre de l’Inserm et du CNRS. Sa psychologue l’incite à y participer, l’envie de mieux appréhender les événements du 13 novembre 2015 et d’apporter son témoignage à la communauté scientifique pousse Anna à s’y rendre. Tout s’enchaîne ensuite : elle acceptera aussi de participer à l’étude d’imagerie cérébrale du programme promue par l’Inserm, Remember.
Pour Anna, prendre part à une étude biomédicale a constitué une expérience très intense, mais enrichissante sur le plan humain. « À Caen, j’ai été accueillie avec beaucoup de bienveillance par l’équipe. Une équipe de médecins et psychologues étaient là pour poser des questions sur mon état de santé et pour m’expliquer le protocole et ses objectifs. On ressort lessivé : l’apprentissage de la liste de mots n’est pas une chose aisée, et la tâche Think-NoThink dans le scanneur est difficile à réaliser, car il y a beaucoup de bruit, mais j’ai été bien entourée, et je suis contente de savoir que ma participation permettait d’en apprendre plus sur le fonctionnement du cerveau dans le trouble de stress post-traumatique », explique-t-elle.
Anna n’a jamais cessé d’avancer tout en étant accompagnée par une psychologue rencontrée dans le cadre de la cellule de crise de la mairie du XIe. Elle est heureuse d’avoir pu participer à l’étude Remember et espère que les résultats permettront d’améliorer la prise en charge des personnes vivant avec du stress post-traumatique, et de dédramatiser ce trouble.
L’histoire de Dominique
C’est lors d’une réunion d’une association de victimes des attentats que Dominique a pour la première fois entendu parler du programme 13-Novembre codirigé par Francis Eustache et Denis Peschanski. Rescapé des attaques terroristes perpétuées dans les cafés parisiens, Dominique a toujours été très intéressé par la science et notamment par le grand défi scientifique que constitue l’exploration du cerveau humain pour en percer les mystères. L’aspect transdisciplinaire du programme, à la croisée des sciences sociales et des neurosciences, ainsi que la volonté des chercheurs de travailler sur la construction de la mémoire ont attisé sa curiosité.
« En tant que survivant des attentats, on peut ressentir une forme de culpabilité. J’avais envie d’agir, je voulais apporter une contribution pour que les choses avancent après ces événements. Le fait de participer à une étude scientifique autour de thématiques aussi importantes que celles de la mémoire collective d’un pays, de la prise en charge de victimes atteintes de stress post-traumatique et du vivre-ensemble en société après les attentats me paraissait intéressant. Et surtout, je m’en sentais capable », explique Dominique.
Après avoir participé aux sessions filmées à l’INA dans le cadre du programme 13-Novembre, Dominique a ensuite accepté de se rendre à Caen à deux reprises pour participer à l’étude Remember. Une expérience à la fois difficile et très enrichissante. « Les échanges avec tous les chercheurs qui étaient là, étaient passionnants, j’avais plein de questions à leur poser sur leur travail, sur ce qu’ils cherchaient à voir dans le cerveau. En revanche, la partie de l’étude sous IRM était un vrai défi. Je ne suis pas claustrophobe mais vous êtes tout de même confiné dans un espace étroit, dans la pénombre, et la machine est très bruyante, produisant des sons pouvant rappeler des coups de feu. Quand vous tentez de lutter contre vos souvenirs intrusifs, c’est très dur. Heureusement que j’étais bien accompagné par l’équipe », précise-t-il.
Afin de surmonter l’étape de l’IRM lors la deuxième session à Caen, Dominique s’est d’ailleurs entraîné à rester dans des espaces étroits en se glissant sous le lit à plusieurs reprises. À sa grande surprise, tout s’est déroulé sans encombre cette deuxième fois, et il est prêt à retourner à Caen l’année prochaine pour une troisième et dernière série d’expériences visant à collecter des données supplémentaires pour étudier l’évolution des participants à l’étude sur le plus long terme, et aller encore plus loin que l’étude publiée dans Science.
* Les prénoms ont été changés à la demande des participants
[1] Actuellement au Centre européen de sociologie et de science politique de la Sorbonne (CNRS/Université Paris 1 Panthéon-Sorbonne/EHESS)
[2] Porté par le CNRS et l’Inserm pour le volet scientifique et par HESAM Université pour le volet administratif, le programme 13-Novembre est financé par le Secrétariat général pour l’investissement via l’Agence nationale de la recherche (ANR) dans le cadre du Programme investissements d’avenir (PIA). Il rassemble 31 partenaires et 26 soutiens. Il est une composante de l’équipex MATRICE. Pour en savoir plus : https://www.memoire13novembre.fr/partenaires-et-soutiens2020-02-13_DP_13 Novembre