© fotolia
Certaines cellules cancéreuses sont résistantes au traitement et persistent. Si elles ont la capacité de proliférer à nouveau, même un très petit nombre de ces cellules peut suffire à reconstituer une tumeur après ou malgré le traitement. Pour éliminer ces « cellules souches cancéreuses » (CSC), différentes approches ont été tentées au cours des dernières années : thérapies ciblées, vaccination, privation d’alimentation des tumeurs. Dans un article paru dans la revue Cell Reports, Christophe Ginestier, chargé de recherche Inserm au Centre de Recherche en Cancérologie de Marseille (CRCM, Aix-Marseille Université/CNRS/Institut Paoli-Calmettes), et ses collaborateurs identifient qu’une molécule d’ARN[1] particulier joue le rôle d’interrupteur moléculaire capable « d’éteindre » ou « d’allumer » la prolifération des CSC dans les cancers du sein.
Les données scientifiques accumulées au cours de ces dernières années ont montré l’existence dans la composition d’une tumeur, d’une population de cellules aux propriétés différentes. En effet, un faible nombre des cellules qui composent une tumeur ont la capacité, quand elles sont isolées puis injectées dans des modèles animaux, de former une tumeur identique à celle d’origine. Ces cellules, dites cellules souches cancéreuses (CSC), peuvent proliférer (et ainsi s’auto-renouveler), se différencier (et ainsi donner naissance aux différentes populations qui composent la tumeur), ou encore entrer en dormance de façon momentanée, ce qui leur permet d’échapper à la plupart des traitements, puisque ceux-ci ciblent majoritairement des cellules en cours de division.
Si l’on veut éliminer complètement la tumeur de façon à ce qu’elle ne puisse plus croître à nouveau, il faut neutraliser les CSC. Le développement de toute nouvelle stratégie thérapeutique passe par une meilleure compréhension des mécanismes moléculaires intrinsèques des CSC. Or les micro ARNs ont été décrits comme des régulateurs capables d’orienter le « destin cellulaire » des cellules souches notamment au cours de l’embryogenèse. Ils pourraient représenter des acteurs majeurs de la biologie des CSC. Les micro ARNs sont de petites molécules d’ARN qui, contrairement aux ARN messagers, ne servent pas d’intermédiaires dans la production d’une protéine à partir de l’information encodée dans les gènes, mais qui régulent l’activité d’autres ARNs ou de protéines.
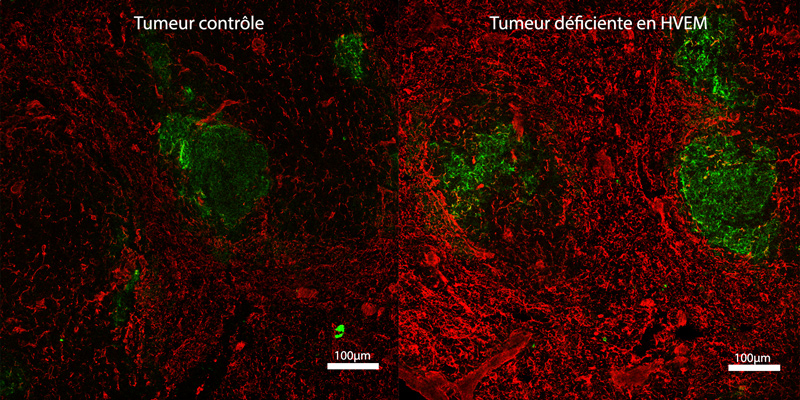
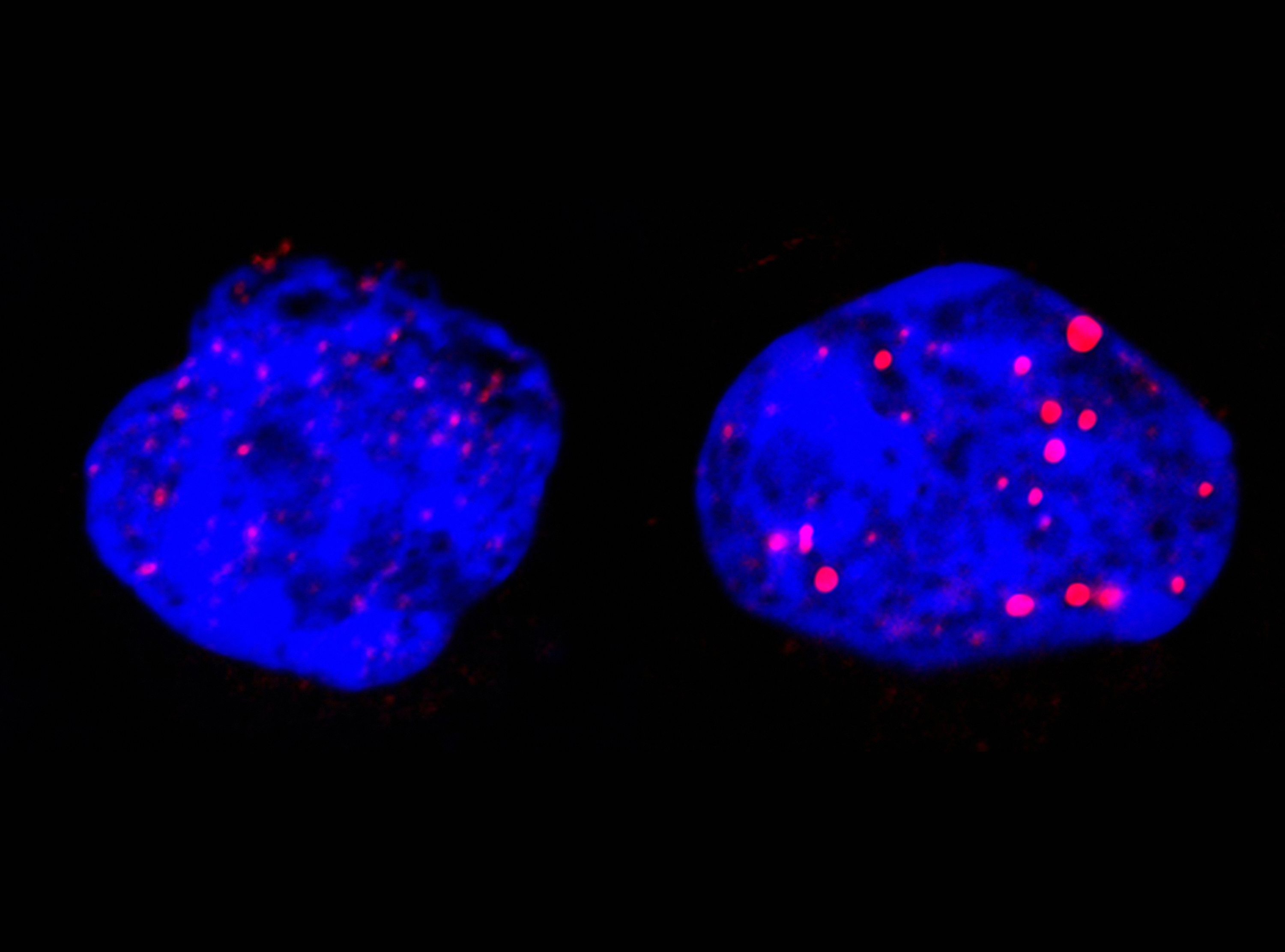
Christophe Ginestier, Emmanuelle Charafe-Jauffret et leurs co-auteurs ont criblé l’ensemble des micro ARNs présents dans le génome afin d’identifier des microARNs capables d’orienter le choix pour une CSC entre auto-renouvèlement ou différentiation. Ils ont ainsi observé que l’inactivation d’un micro ARN particulier, appelé miR-600 provoque une augmentation des CSC, alors que sa surexpression réduit la tumorigénicité.
Ils ont ensuite montré que le miR-600 fonctionne en agissant sur une enzyme nécessaire à l’activation d’une protéine (WNT) connue pour activer une cascade de signalisation impliquée dans l’embryogenèse. Quand ils inactivent le miR-600, les chercheurs observent l’expansion des CSC. A l’inverse, en augmentant la production de miR-600, la différenciation des CSC est favorisée aux dépens de leur prolifération : la progression tumorale est stoppée.
Ce mécanisme mis en évidence de façon expérimentale semble bien jouer un rôle dans le développement des cancers du sein, puisque les chercheurs ont aussi pu montrer, en analysant un panel de 120 tumeurs mammaires humaines, qu’un faible niveau de miR-600 est retrouvé associé à une forte activation de la protéine WNT et à un mauvais pronostic des patientes dont les tumeurs présentent ces caractéristiques.
« Si miR-600 est un interrupteur de l’agressivité tumorale, il peut donc constituer une excellente cible thérapeutique», concluent les chercheurs. Nos données tendent aussi à prouver que la résistance au traitement et la rechute après traitement pourraient être dues au fait que les thérapies utilisées ne ciblent pas les bonnes cellules cancéreuses ».
[1] ARN : acide ribonucléique, molécule biologique présente chez presque tous les êtres vivants. Souvent support intermédiaire des gènes pour la synthèse de protéines, l’ARN peut aussi intervenir dans de nombreuses réactions chimiques de la cellule.