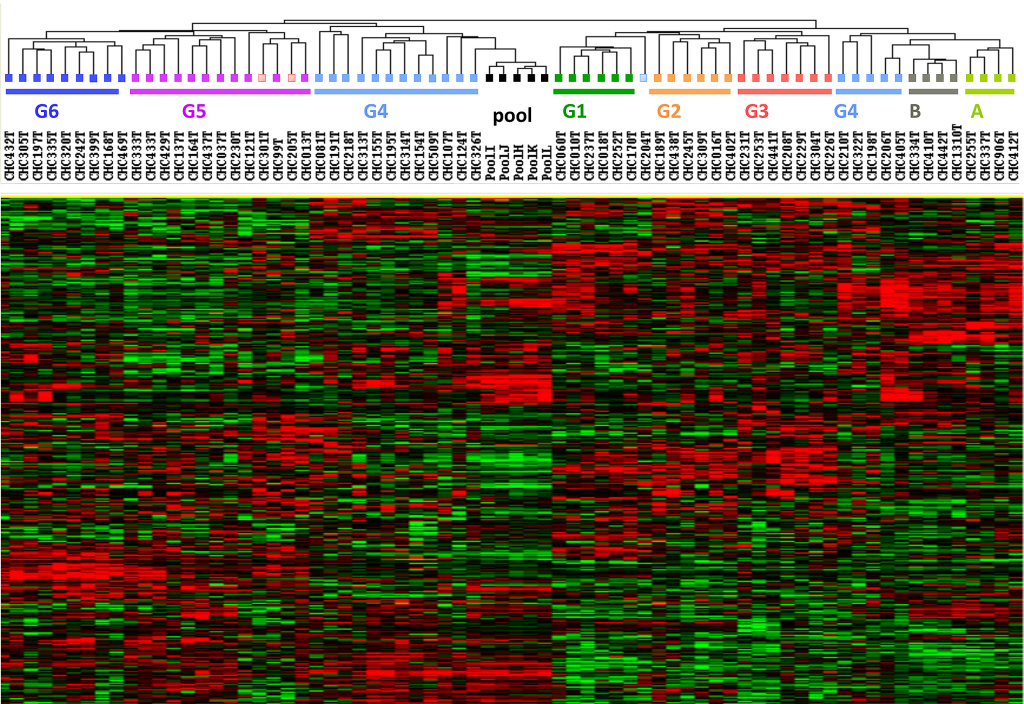
Les chercheurs de l’Unité 1018 « Centre de recherche en Epidémiologie et Santé des Populations » (Inserm/Université Paris-Sud) à Gustave Roussy se sont intéressés à la proportion de cancers du sein attribuables à différents facteurs de risque. L’analyse, menée auprès de 67 634 femmes de la cohorte française E3N, montre qu’après la ménopause, les cancers du sein sont plus souvent attribuables à des facteurs « comportementaux » tels que l’alimentation déséquilibrée, le surpoids, la consommation d’alcool qu’à des facteurs « non-comportementaux ». Ces données suggèrent que la prévention de ces comportements entrainerait la réduction du nombre de cancers du sein à la ménopause.
L’article détaillant ces résultats est publié dans l’International Journal of Cancer le 4 février 2016.
(c) Fotolia
Le cancer du sein est le cancer le plus fréquemment diagnostiqué chez les femmes dans le monde. De nombreux facteurs de risque, « comportementaux » tels que la consommation d’alcool, l’alimentation, et « non-comportementaux » (antécédents familiaux, âge des premières règles et de la ménopause, etc.), ont déjà été identifiés dans la littérature. Françoise Clavel-Chapelon, directeur de recherche Inserm et Laureen Dartois se sont intéressées à la proportion de cancer du sein attribuable à ces facteurs, et à l’impact conjoint de l’ensemble de ces facteurs de risque, jusqu’alors peu étudié.
Les chercheurs de l’équipe Inserm « Générations et Santé » du Centre de recherche en Epidémiologie et Santé des Populations (CESP, Unité Inserm 1018) ont évalué la proportion de cancers du sein, diagnostiqués avant et après la ménopause, attribuables aux facteurs de risque comportementaux et non-comportementaux. L’étude a été menée auprès de 67 634 femmes françaises âgées de 42 à 72 ans lors de leur inclusion dans l’étude de cohorte française E3N.
Après 15 ans de suivi, 497 femmes ont été diagnostiquées avec un cancer du sein avant la ménopause et 3138 après la ménopause.
« Avant la ménopause, les cancers du sein sont pour 61,2 % attribuables à des facteurs de risque non-comportementaux et seulement 39,9 % au comportement. Les cancers du sein diagnostiqués avant la ménopause ne sont statistiquement attribuables à aucun facteur de comportement pris isolément. » explique Françoise Clavel-Chapelon, directrice de recherche Inserm.
Par contre, « Après la ménopause, plus de la moitié (53,5 %) des cas de cancer auraient pu être évités avec un comportement adapté » explique la chercheuse.
Les principaux facteurs de comportement, sur lesquels on peut agir, contribuant à la survenue du cancer du sein après la ménopause sont (entre parenthèses, les pourcentages de cancers évitables) : l’utilisation d’un traitement hormonal de la ménopause (14,5 %), une alimentation déséquilibrée (10,1 %), la consommation d’alcool (plus d’un verre par jour) (5,6 %), le surpoids à l’âge adulte (IMC >=25kg/m2) (5,1 %), et le sous-poids à la puberté (17,1 %). Il est à noter que depuis 10 ans, les traitements hormonaux de la ménopause sont beaucoup moins utilisés et que leur composition a changé suite aux résultats E3N. Par ailleurs, le sous-poids à la puberté fait également partie de ces facteurs sans que les chercheurs soient en mesure d’en expliquer complètement le mécanisme.
Les auteurs concluent que le fait « de ne pas avoir recours à ces comportements permettrait d’éviter plus de la moitié des cancers du sein diagnostiqués après la ménopause ».
Ils suggèrent de poursuivre des études en sciences humaines et sociales permettant de comprendre les choix individuels de comportement, et de mettre au point et évaluer des interventions visant à les modifier.
L’étude E3N, ou Etude Epidémiologique auprès de femmes de la MGEN (Mutuelle Générale de l’Education Nationale), dirigée par Françoise Clavel-Chapelon, directrice de recherche à l’Inserm, est une étude de cohorte prospective portant sur environ 100 000 femmes volontaires françaises nées entre 1925 et 1950 et suivies depuis 1990.
Depuis 1990, les femmes remplissent et renvoient des auto-questionnaires tous les 2 à 3 ans. Elles sont interrogées sur leur mode de vie (alimentation, prise de traitements hormonaux…) d’une part, et sur l’évolution de leur état de santé d’autre part.
L’étude E3N est soutenue par quatre partenaires fondateurs : l’Inserm, la Ligue contre le Cancer, l’Institut Gustave Roussy et la MGEN.
L’étude E4N vient d’être lancée et vise à prolonger l’étude E3N en suivant les membres de la famille des femmes E3N. A terme, E4N rassemblera trois générations : les femmes E3N et les pères de leurs enfants constituent la première génération, leurs enfants, la deuxième, et leurs petits-enfants formeront la troisième génération. Le suivi des trois générations permettra de recueillir des informations sur les facteurs comportementaux et environnementaux à différentes périodes de la vie. L’objectif principal de l’étude E4N est d’étudier la santé en relation avec l’environnement et le mode de vie moderne chez des sujets d’une même famille ayant un terrain génétique et un environnement communs.