Depuis quelques années, on sait que les troubles du sommeil augmentent le risque de devenir diabétique. Une équipe franco-britannique coordonnée par Philippe Froguel du laboratoire Génomique et maladies métaboliques (CNRS /Université Lille 2/Institut Pasteur de Lille, Fédération de recherche EGID) (1) en collaboration avec l’équipe de Ralf Jockers (Institut Cochin, CNRS/Inserm/Université Paris Descartes, Paris),) vient d’établir la responsabilité d’un gène clé de la synchronisation du rythme biologique dans le diabète de type 2. Les chercheurs lillois et Parisiens ont montré que des mutations du gène du récepteur de la mélatonine, l’hormone de la nuit qui induit le sommeil, augmentent près de 7 fois le risque de développer un diabète. Publiés le 29 janvier 2012 dans Nature Genetics, ces travaux pourraient déboucher sur de nouveaux médicaments pour soigner ou prévenir cette maladie métabolique.
Le diabète le plus fréquent est celui de type 2. Caractérisé par un excès de glucose dans le sang et une résistance croissante à l’insuline, il touche 300 millions de personnes dans le monde, dont 3 millions en France. Ce chiffre devrait doubler dans les prochaines années du fait de l’épidémie d’obésité et la disparition des modes de vie ancestraux. Lié à une alimentation riche en graisses et glucides, ainsi qu’au manque d’activité physique, on sait aussi que certains facteurs génétiques peuvent favoriser son apparition. Par ailleurs, plusieurs études ont montré que des troubles de la durée et la qualité du sommeil sont aussi des facteurs à risque importants. Par exemple, les travailleurs faisant les « trois huit » ont plus de risques de développer la maladie. Jusqu’à présent, aucun mécanisme reliant le rythme biologique et le diabète n’avait été décrit.
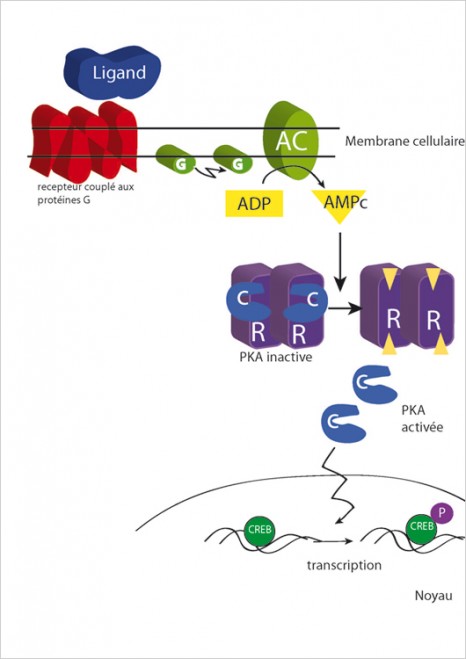
Les chercheurs se sont intéressés au récepteur d’une hormone appelée mélatonine, produite par la glande épiphyse (2) lorsque l’intensité lumineuse décroit. Cette hormone, aussi connue sous le nom d’hormone de la nuit, est en quelque sorte le « gardien » de l’horloge biologique : c’est elle qui la synchronise avec la tombée de la nuit. Les chercheurs ont séquencé le gène MT2 qui code pour son récepteur chez 7600 diabétiques et sujets présentant une glycémie normale. Ils ont trouvé 40 mutations rares qui modifient la structure protéique du récepteur de la mélatonine. Parmi ces mutations, 14 rendaient non fonctionnel ce récepteur. Les chercheurs ont alors montré que chez les porteurs de ces mutations, qui les rendent insensibles à cette hormone, le risque de développer le diabète est près de sept fois plus élevé.
On sait que la production d’insuline, l’hormone qui contrôle le taux de glucose dans le sang, décroit durant la nuit afin d’éviter que l’individu ne souffre d’une hypoglycémie. En revanche, durant le jour, la production d’insuline reprend car c’est le moment où l’individu s’alimente et doit éviter l’excès de glucose dans le sang. Le métabolisme et le rythme biologique sont intrinsèquement liés. Mais ces résultats sont les premiers à démontrer l’implication directe d’un mécanisme de contrôle des rythmes biologiques dans le diabète de type 2.
Ces travaux pourraient déboucher sur de nouveaux traitements du diabète à visées préventive ou curatrice. En effet, en jouant sur l’activité du récepteur MT2, les chercheurs pourraient contrôler les voies métaboliques qui lui sont associées (3). Par ailleurs, ces travaux démontrent l’importance du séquençage du génome des patients diabétiques afin de personnaliser leur traitement. En effet, les causes génétiques du diabète sont nombreuses et l’approche thérapeutique devrait être adaptée aux voies métaboliques touchées par une dysfonction chez chaque patient.
Notes :
(1) Travaux réalisés en collaboration avec l’Imperial College London, le Sanger centre de Cambridge.
(2) Petite glande endocrine de l’épithalamus du cerveau des vertébrés.
(3) À noter qu’il existe déjà des médicaments qui miment l’action de la mélatonine et sont utilisés pour traiter le décalage horaire et la dépression saisonnière, liée au raccourcissement des jours en hiver.