Un travail mené par Cyrille Delpierre de l’ Unité mixte de recherche 1027 «Epidémiologie et analyses en sante publique : risques, maladies chroniques et handicaps » (Inserm/ Université Toulouse III-Paul Sabatier) en collaboration avec le réseau Français des registres de cancer a évalué la proportion de patients atteints d’un cancer de la prostate potentiellement et réellement sur-diagnostiqués ou sur-traités en France. D’après leur étude menée sur 1840 patients, le sur-traitement réel concerne une partie non négligeable des patients pris en charge pour une tumeur cancéreuse dite de stade T1 (tumeurs précoces), et dans une moindre mesure les patients atteints de tumeurs au stade T2 (tumeurs plus avancées). Ces chiffres sont à prendre en compte sérieusement puisque le sur-diagnostic ou le sur-traitement peuvent être associés à des effets indésirables comme l’impuissance ou l’incontinence.
Ces travaux ont été publiés dans la revue Cancer Epidemiology.
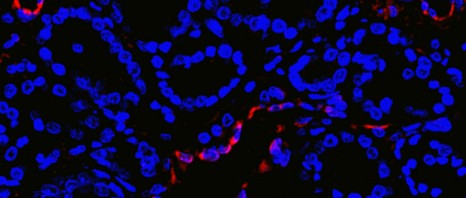
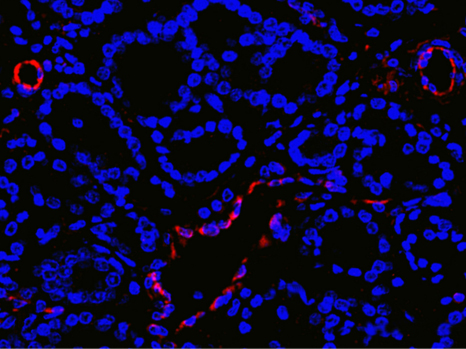
© Ghinea N/Inserm Cancer de la prostate (stade précoce)
L’utilisation généralisée du test PSA[1] dans la prise en charge des cancers de la prostate a conduit à une plus grande précocité des diagnostics. Cette évolution constitue en soi une avancée, les stades précoces étant moins graves donc plus facilement curables. Mais tous les cancers de la prostate n’ont pas la même agressivité et comme beaucoup de tests de dépistage, le dosage du PSA détecte plus facilement les tumeurs qui évoluent le moins vite. Par conséquent, une part non négligeable des tumeurs diagnostiquées suites à un test PSA sont faiblement évolutives ce qui expose des patients aux risques de sur-diagnostic ou de sur-traitement.
En l’absence de marqueurs permettant de repérer les tumeurs agressives, la principale difficulté du dépistage du cancer de la prostate réside dans l’évaluation de son bénéfice pour le sujet en tenant compte des risques de sur-diagnostic et de sur-traitement (qui peuvent varier de 30% à 50% selon la littérature). Il est donc nécessaire de comparer l’espérance de vie avec cancer à l’espérance de vie théorique, et donc de bien les estimer. En pratique, si l’espérance de vie du patient est supérieure à 10 ans, durée considérée comme nécessaire pour qu’un cancer devienne cliniquement significatif, le traitement est justifié.
Le but de l’étude menée par Cyrille Delpierre a été d’estimer l’ampleur du sur-diagnostic et du sur-traitement potentiel et réel pour le cancer de la prostate en France, en tenant compte des comorbidités susceptibles de modifier fortement l’espérance de vie théorique.
L’échantillon était composé de 1840 patients diagnostiqués en 2001. Les proportions de patients sur-diagnostiqués et sur-traités ont été estimées en comparant l’espérance de vie théorique (prenant en compte les comorbidités), à l’espérance de vie avec le cancer
Il a été possible d’identifier les patients en situation de sur-traitement potentiel, c’est à dire ceux dont l’espérance de vie théorique était inférieure à l’espérance de vie avec cancer, et parmi ces derniers de savoir lesquels avaient effectivement été traités (soit par chirurgie ou par radiothérapie) donc réellement sur traités.
9,3% à 22.2% des patients atteints de tumeurs au stade T1 étaient sur-traités.
Soit entre 7,7% et 24,4% des patients ayant subi une ablation de la prostate, et entre 30,8% et 62,5% de ceux recevant une radiothérapie.
2% des patients atteints de tumeurs au stade T2 étaient sur-traités soit 2% des patients ayant subi une ablation de la prostate et 4,9% de ceux recevant une radiothérapie.
La présence d’une comorbidité augmentait considérablement ces proportions, les patients au stade T1 avec plus de deux comorbidités étant en situation de sur-traitement potentiel dans la presque totalité des cas et étant réellement sur-traités dans un tiers des cas
« Une des limites importantes de notre étude a été de travailler sur des patients diagnostiqués en 2001. La situation est actuellement différente. Mais des données plus récentes concernant l’année 2008 montrent une inversion des proportions des stades T1 et T2. Les stades T1 sont maintenant plus fréquents que les T2. La proportion des petits stades dans lesquels l’on observe un risque élevé de sur-traitement serait en augmentation. » explique Cyrille Delpierre.
Ce travail met en évidence une proportion importante de sur-traitement réel, majoritairement observés chez des patients ayant des comorbidités.
Pour les chercheurs, la question essentielle dans le débat autour de l’utilité du PSA, et de façon plus générale autour de tous les dépistages, n’est donc pas le test en lui-même mais plutôt le choix d’une prise en charge appropriée
Le dépistage est un processus qui débute avec la proposition d’un test de dosage du PSA suivi en cas de résultats positifs d’examens diagnostiques puis d’une prise en charge adaptée en cas de maladie avérée. « Au vu du sur-traitement avéré du cancer de la prostate, cette prise en charge pourrait se limiter, notamment pour les patients ayant des comorbidités, à une surveillance permettant de proposer le traitement quand il deviendrait opportun » avance Cyrille Delpierre.
La différence observée entre sur-traitement potentiel et sur-traitement réel est le signe d’une prise en compte du risque de sur-traitement par les urologues qui reste néanmoins à améliorer. Cette situation traduit la difficulté à proposer une surveillance active et la difficulté à justifier une attitude non-interventionniste chez des patients se sachant atteints d’un cancer.
Sur-diagnostic : Le temps entre le diagnostic et l’apparition des symptômes cliniques et/ou du décès dus au cancer peut être plus élevé que l’espérance de vie, le cancer ne se manifestant ou du moins ne tuant alors pas cette personne. Cette situation correspond à une situation dite de sur-diagnostic.
Sur-traitement : La décision de traiter de manière invasive peut être à l’origine d’un sur-traitement quand on traite un cancer qui n’aurait pas fait parler de lui au cours de la vie de l’individu. Il n’est donc pas toujours dans l’intérêt du patient d’être dépisté et traité une tumeur à faible risque de progression par des traitements qui ont des effets indésirables.
[1] Le dépistage du cancer de la prostate repose sur le dosage dans le sang d’un marqueur spécifique d’un dysfonctionnement de la prostate (antigène spécifique appelé PSA)