© Daniele Levis Pelusi on Unsplash
Le cancer du sein est le type de cancer le plus répandu dans le monde et l’une des principales causes de décès chez les femmes. Une étude impliquant des chercheurs de l’Université Paris-Saclay, de l’Inserm et d’INRAE vient d’établir un lien entre le travail de nuit et l’augmentation du risque de cancer, suggérant que la perturbation du rythme circadien pourrait rendre les tumeurs plus agressives. Ces travaux sont publiés dans la revue Nature Communications mercredi 24 juin 2020.
Le cancer du sein est le cancer le plus fréquent chez les femmes. Le risque cumulé qu’une femme développe un cancer du sein est d’environ 5 % dans le monde, avec un risque de décès de 1,4 %. En 2018, plus de 2 millions de nouveaux cas ont été diagnostiqués, ce qui représente près de 25 % de tous les cas de cancer dans le monde.
Différentes études épidémiologiques menées ces dernières années ont permis de mieux appréhender les facteurs susceptibles d’accroître les risques de développer un cancer du sein.
On sait ainsi que moins de 10% des cas seraient héréditaires et auraient une origine génétique.
Dans la majorité des cas, les différents facteurs de risques identifiés sont des facteurs comportementaux liés par exemple à une mauvaise alimentation ou à la consommation d’alcool ; des facteurs hormonaux en lien avec une prise de pilule contraceptive très précoce ou très prolongée ou encore la prise de traitements hormonaux à la ménopause ; et enfin des facteurs environnementaux tels que la pollution de l’air ou des cycles lumière/obscurité modifiés, comme ceux que connaissent les travailleurs de nuit.C’est justement à cet effet du décalage horaire chronique sur le développement des tumeurs mammaires que se sont intéressés les chercheurs du laboratoire ONCOSTEM (U 935 Inserm/UPSaclay) et du laboratoire GABI (INRAE/AgroParisTech/UPSaclay, Jouy-en-Josas).
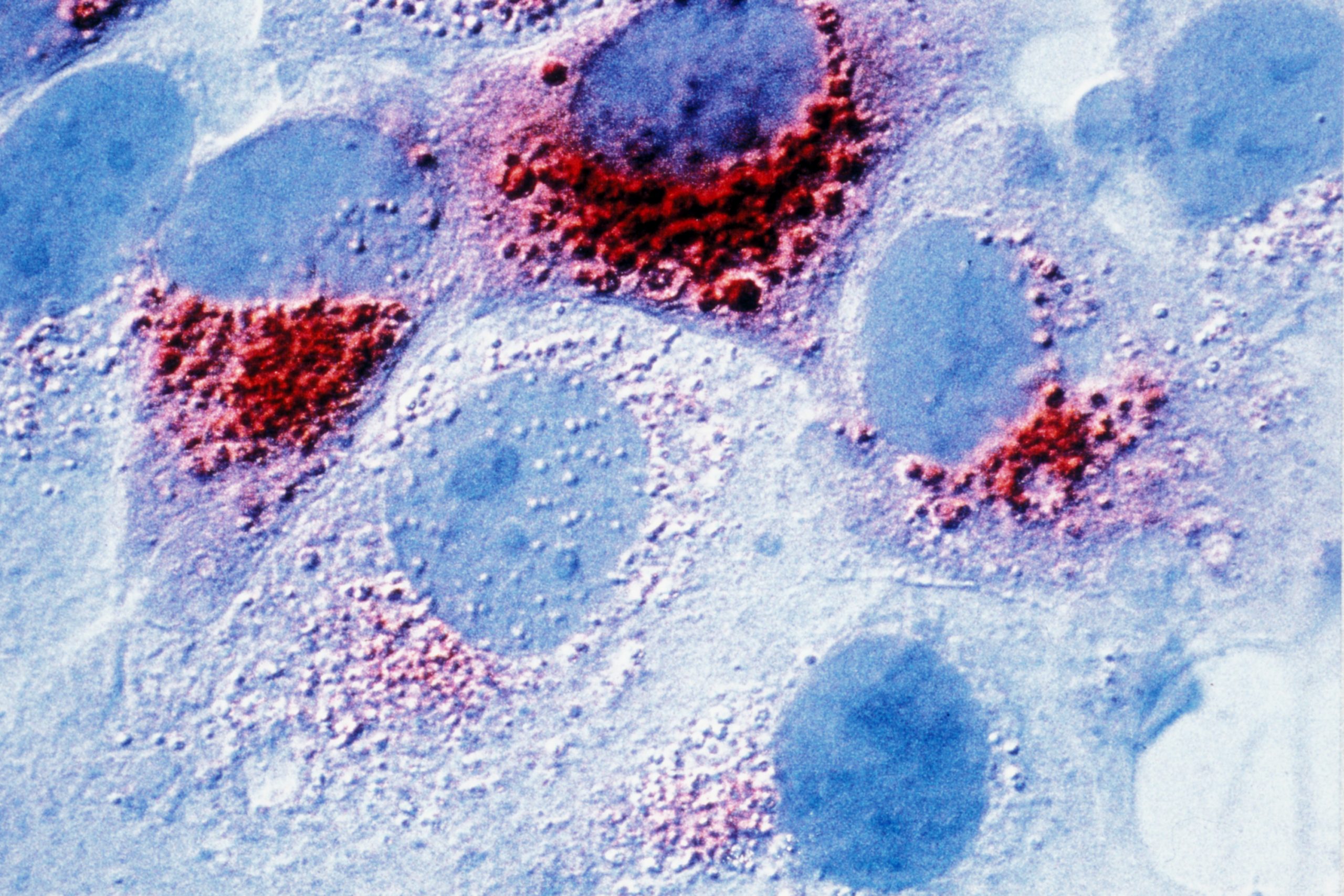
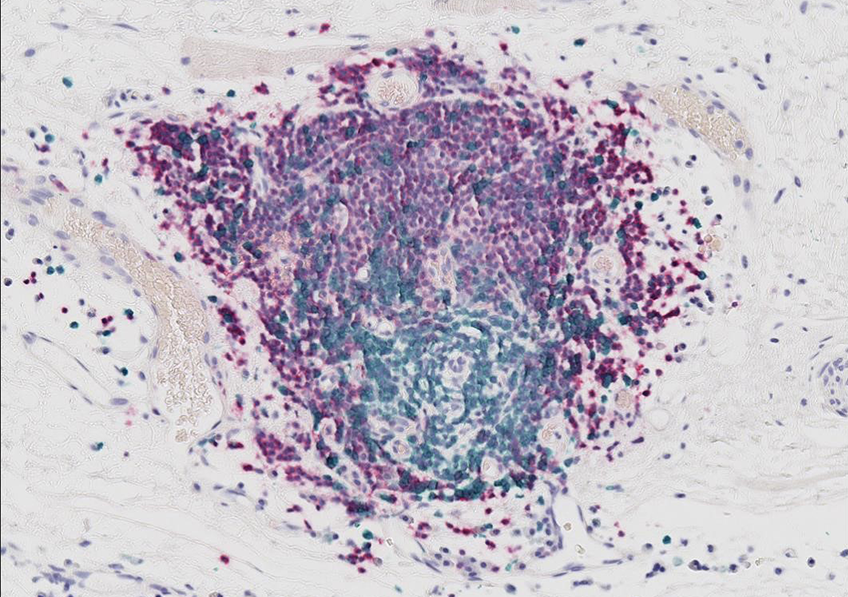
Les scientifiques ont utilisé un modèle de souris qui développaient spontanément des tumeurs mammaires. Les animaux ont été soumis à un décalage horaire continu reproduisant expérimentalement un rythme de travail décalé (alternance de travail de jour et de nuit ou à cheval sur des périodes diurnes et nocturnes). Les chercheurs ont alors pu observer que le dérèglement circadien[1] avait bien un impact significatif sur le développement des tumeurs mammaires. Ce dérèglement du rythme veille/sommeil augmentait la dissémination des cellules cancéreuses et la formation de métastases dans ces modèles animaux.
Cette étude révèle également que ces perturbations chroniques du rythme circadien rendent le système immunitaire plus permissif à la dissémination des cellules cancéreuses en modifiant le micro-environnement tumoral.
Ainsi, l’augmentation de l’expression de la chemokine Cxcl5 dans les tumeurs, conduit à une infiltration accrue des cellules myéloïdes CXCR2 + qui favorise un microenvironnement immunosuppresseur. Ces effets négatifs peuvent être corrigés par l’utilisation d’un inhibiteur de la voie CXCR2/CXCL5 et donc limiter l’effet du stress circadien sur la progression tumorale.Ces résultats expérimentaux renforcent les résultats d’études épidémiologiques montrant que les femmes pré-ménopausées exposées par leur travail à des rythmes décalés sur de longues périodes seraient particulièrement exposées à des cancers du sein plus agressifs.
[1] Le rythme circadien est défini par l’alternance entre la veille, période de la journée pendant laquelle on est éveillé et le sommeil, celle pendant laquelle on dort. Il est d’environ 24 heures.