Jusqu’à présent, les mécanismes moléculaires permettant à la bactérie responsable de la méningite cérébro-spinale de franchir la paroi des capillaires cérébraux et de « s’attaquer aux méninges » n’étaient que partiellement connus. Grâce à un travail conjoint d’équipes de l’Université Paris Descartes, de l’Inserm et du CNRS, les premiers signaux biochimiques d’enclenchement du processus infectieux commencent à être dévoilés. Le détail de ces recherches paraît dans l’édition datée du 23 décembre de la revue Cell.
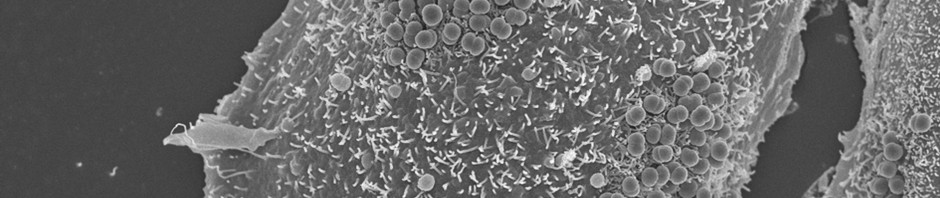
Le méningocoque, la bactérie responsable de la méningite cérébro-spinale, est souvent présente à l’état non-pathogène dans la gorge de porteurs sains. Son passage dans le sang lui permet d’adhérer aux cellules de la paroi des vaisseaux capillaires cérébraux, de les franchir et de coloniser les méninges, causant ainsi la méningite. Des formes septicémiques souvent mortelles s’associent parfois à la méningite, responsables d’un choc septique s’installant en quelques heures, connues sous le nom de « purpura fulminans ».
Afin que des colonies bactériennes puissent se stabiliser sur la paroi des vaisseaux capillaires et résister au flux sanguin, le méningocoque déclenche un processus en plusieurs étapes. La bactérie envoie d’abord des signaux chimiques dans les cellules endothéliales des capillaires, qui tapissent la paroi du vaisseau, côté sang. Ceci aboutit à la formation de bourgeonnements de la membrane des capillaires. Ces bourgeonnements, qui viennent s’interposer entre les bactéries et le courant sanguin, permettent la stabilisation et le grossissement de la colonie de bactéries à la surface des cellules endothéliales. D’autres événements « en chaine » suivent alors, qui diminuent progressivement l’étanchéité de la paroi des capillaires. Le relâchement des jonctions entre les cellules endothéliales des capillaires permet l’ouverture de la paroi à certains endroits et donc le passage de quelques bactéries qui vont infecter les méninges (cf. schéma).
L’attaque du méningocoque…Une stratégie en 3 temps
Un élément essentiel dans la compréhension de ce phénomène manquait, cependant, à savoir l’identification des récepteurs cellulaires du méningocoque et les premiers signaux biochimiques d’enclenchement du processus infectieux.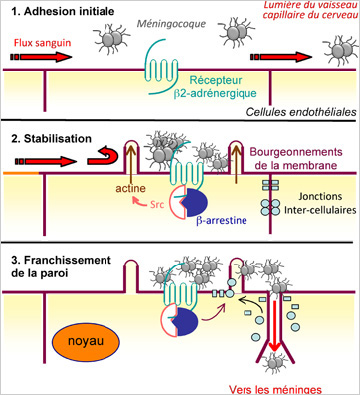
L’attaque du méningocoque…Une stratégie en 3 temps © S. Marullo/Inserm
Le travail réalisé par Stefano Marullo et ses collaborateurs vient de mettre en évidence un récepteur spécifique, déclencheur de l’action infectieuse du méningocoque, appelé récepteur β2-adrénergique. Le méningocoque « amarré » à ce récepteur, déclenche le « recrutement » de protéines dites d’échafaudage qui vont progressivement déstabiliser les protéines responsables de l’étanchéité de la paroi des capillaires sanguins. Finalement, la paroi du vaisseau s’ouvre en certains endroits.
Les chercheurs ont observé que le pré-traitement des cellules endothéliales par des agents pharmacologiques capables d’induire l’internalisation du récepteur β2- adrénergique inhibe quasi-complètement la formation des bourgeonnements cellulaires stabilisant les colonies de méningocoque et l’ouverture des espaces intercellulaires.
En conclusion, les auteurs expliquent : « en plus de l’antibiothérapie traditionnelle, l’utilisation de composés ciblant le récepteur β2-adrénergique pourrait se démontrer utile dans le traitement des formes les plus graves de méningite, qui s’accompagnent de choc septique ».