(c) Fotolia
ZIKAlliance, un consortium de recherche pluridisciplinaire et multinational coordonné par l’Inserm, a reçu 12 millions d’euros du Programme de recherche et d’innovation Horizon 2020 de l’Union européenne, afin de mener pendant 3 ans un projet de recherche d’envergure sur l’infection par le virus Zika (ZIKV) en Amérique Latine et aux Caraïbes.
Le consortium, piloté par le virologue Professeur Xavier de Lamballerie (Inserm, IRD, Université Aix-Marseille) comprend la fondation Oswaldo Cruz (Fiocruz), les universités de Heidelberg, Leuven, et Oxford, le centre médical Erasmus, le centre médical universitaire de Leiden, le centre médical de l’université de Bonn, la fondation Fundação Bahiana de Infectologia et l’Institut Pasteur parmi ses 52 partenaires, situés dans 18 pays.
En France, 11 partenaires travailleront aux côtés de l’Inserm pour ce projet : l’Institut Pasteur de Paris et de Nouvelle Calédonie, Inserm Transfert, l’IRD, le CEA, le CNRS, Aix Marseille Université, l’Institut Louis Malardé Papeete, l’ANSES, l’Université de Lyon, l’Université de Rennes 2.
« Le financement de ce projet, coordonné par l’Inserm, par la Commission Européenne montre combien l’expertise française, à travers l’approche multidisciplinaire du consortium REACTing[1], est reconnue pour sa capacité à préparer et coordonner la recherche en état d’urgence. ZIKAlliance est le résultat de la forte mobilisation des acteurs de la recherche depuis 2015 pour combattre cette maladie infectieuse émergente », affirme Yves Lévy, Président-directeur général de l’Inserm et Président d’Aviesan, l’Alliance nationale pour les sciences de la vie et de la santé.
Dans un effort mondial pour combattre cette menace internationale qui a touché 73 pays et territoires dans le monde (WHO Zika Situation Report, 13 octobre 2016), le consortium, qui s’étend sur 4 continents, rassemblera de nombreuses disciplines universitaires pour faire face à trois objectifs principaux.
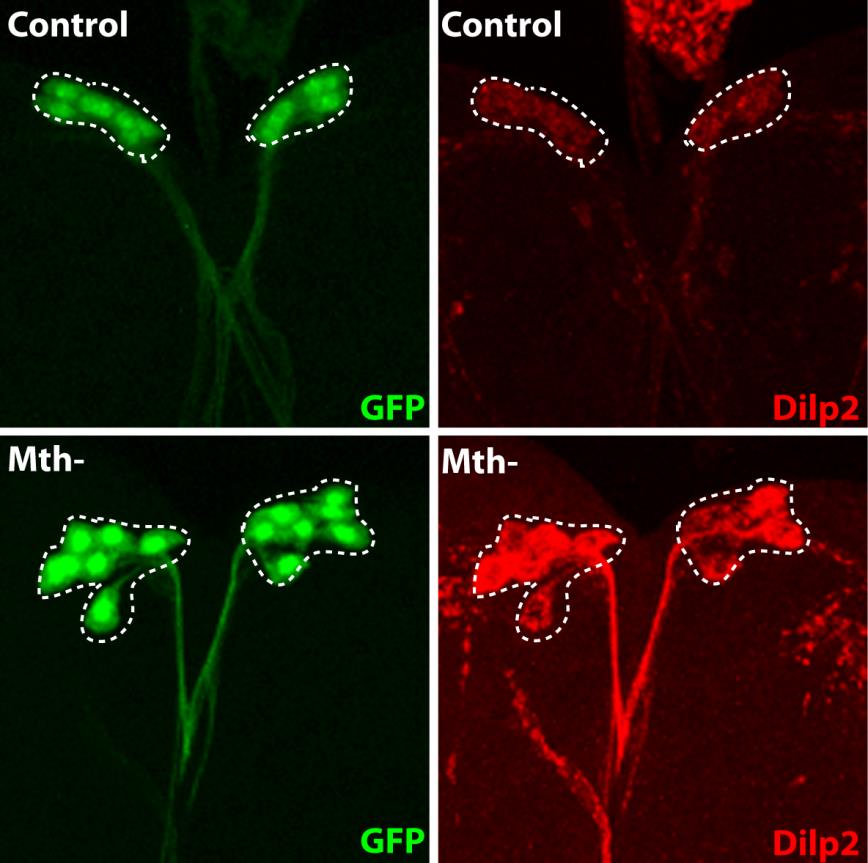
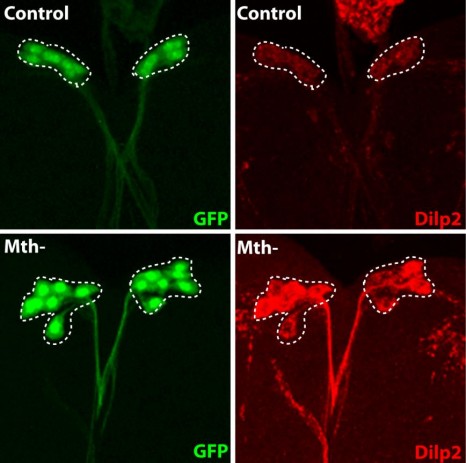
Tout d’abord, son but est d’explorer les répercussions du ZIKV pendant la grossesse et les effets à court et long terme sur les nouveau-nés. Même si un lien entre Zika et microcéphalie a été prouvé[2], les conséquences du ZIKV sur les mères et les bébés restent mal connues.
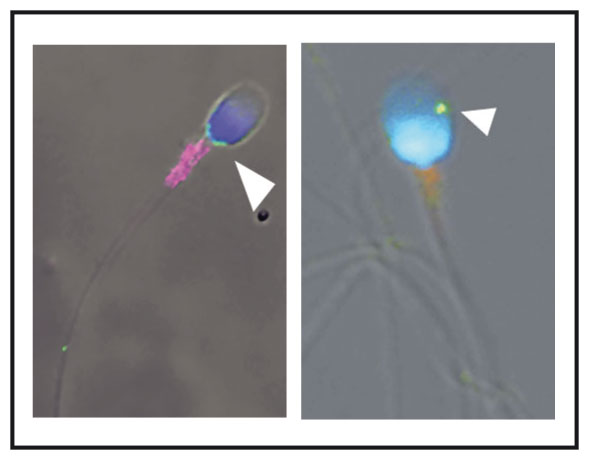
ZIKAlliance explorera également l’histoire du ZIKV chez l’homme et dans son environnement suivant le contexte d’autres arbovirus affectant les mêmes populations, comme la Dengue et le Chikungunya. Les partenaires du consortium spécialisés en sciences fondamentales chercheront à caractériser le virus, les mécanismes de la maladie et à identifier les médicaments permettant de contrôler l’infection virale. En sciences sociales, les partenaires analyseront le coût et les répercussions sociales de la maladie et décriront les croyances et les comportements au sein de la population brésilienne affectée.
Le consortium a également pour objectif de mieux organiser les recherches en vue de futures menaces d’épidémies dans les zones touchées : il mettra en place un réseau de centres de recherche en Amérique latine et dans les Caraïbes préparés à l’étude des pathologies émergentes. Cet objectif est conduit en collaboration avec deux autres consortiums financés par la Commission Européenne : ZikaPlan et ZikAction.
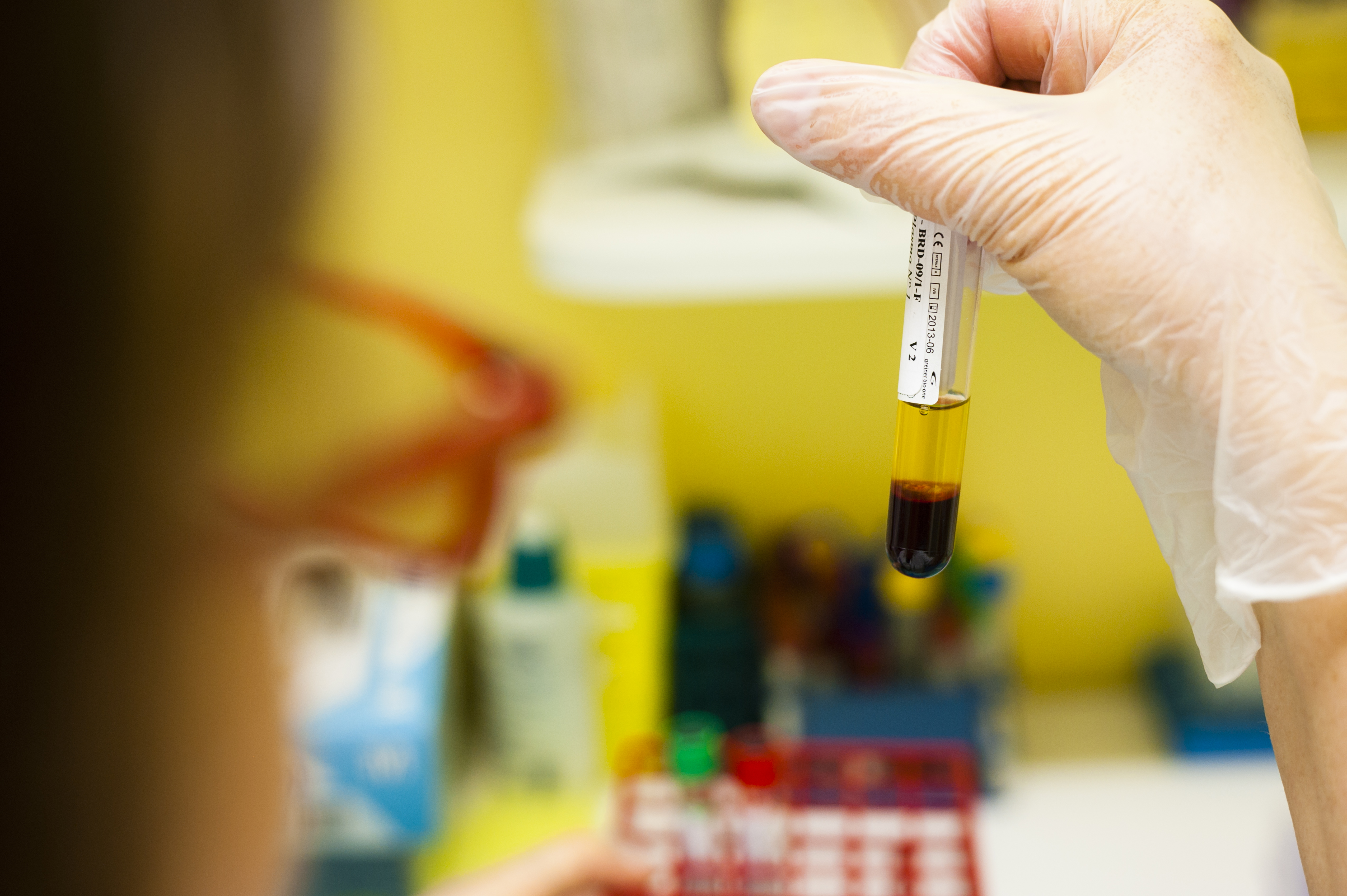
De vastes cohortes médicales seront étudiées en Amérique Latine et aux Caraïbes. Les principales institutions européennes de recherche contribueront aux programmes de recherche fondamentale. Les partenaires en Afrique, en Asie et en Polynésie, quant à eux, feront partie des études épidémiologiques intercontinentales prévues au sein de ZIKAlliance.
« Nous avons réussi à rassembler un très large panel de partenaires dont les expériences permettront probablement de faire de ce projet un succès » indique Xavier de Lamballerie, ajoutant que « nous essayons vraiment de construire quelque chose de durable pour que cela bénéficie aux régions en cas de futures épidémies ».
Une réunion de lancement est prévue à Sao Paulo les 4 et 5 décembre 2016.
ZIKAlliance est un projet de 3 ans financé par le programme Horizon 2020 pour la recherche et l’innovation de l’Union Européenne selon l’accord de financement n° 734548.
[1] REACTing pour REsearch and ACTion targeting emerging infectious disease. Mis en place en 2013, le dispositif REACTing a permis de mobiliser les équipes de recherche françaises pour l’épidémie de Chikungunya et pour Ebola.
[2] Par exemple de Araujo et al, Lancet Infec Dis, publié en ligne le 15 septembre 2016, DOI: https://dx.doi.org/10.1016/S1473-3099(16)30318-8