Des chercheurs du CNRS, de l’Inserm et du CHU de Toulouse viennent de démontrer comment le parasite Plasmodium falciparum, responsable des formes graves de paludisme, est capable de contourner l’action de l’artémisinine et de ses dérivés, qui figurent aujourd’hui parmi les médicaments phares pour traiter cette maladie. Cette étude fournit des informations majeures pour mieux appréhender les mécanismes de résistance aux antipaludiques et pour tester de nouvelles stratégies thérapeutiques, alors que la résistance des parasites aux médicaments devient de plus en plus préoccupante. Publié dans la revue Antimicrobial Agents and Chemotherapy de mai 2010, ce travail a été réalisé en collaboration avec le National Institute of Health (USA).
Le paludisme, pour lequel il n’existe aucun vaccin, tue encore aujourd’hui près d’un million de personnes par an. Cette maladie infectieuse est causée par un parasite du genre Plasmodium, et propagée par la piqûre de certains moustiques. Plasmodium falciparum est l’espèce la plus pathogène, responsable des cas mortels. Représentant 80 % des cas de paludisme humain, elle est présente dans les zones tropicales d’Afrique, d’Amérique latine et d’Asie.
Depuis une dizaine d’années, l’artémisinine (ART), une substance extraite d’une plante chinoise, est devenue le médicament phare contre le paludisme, d’autant plus que les autres molécules ont perdu de leur efficacité. Son action contre toutes les souches de Plasmodium falciparum, y compris celles résistantes aux autres antipaludiques, constitue le principal atout de l’ART. De plus, son activité antipaludique est très rapide et elle possède peu d’effets secondaires. Combiner l’artémisinine avec un autre antipaludique réduit considérablement le risque d’apparition de résistance. C’est pourquoi l’OMS préconise depuis plusieurs années d’utiliser systématiquement ce composé et ses dérivés en association avec d’autres agents antipaludiques. Les « associations médicamenteuses comportant de l’artémisinine » (ACT ou Artemisinin based Combination Therapies) constituent aujourd’hui le traitement le plus efficace contre le paludisme(1), avec un taux de guérison de 95 %.
Cependant, en juillet 2009, les premiers cas de résistance à l’artésunate, le dérivé de l’ART le plus utilisé en ACT, ont été observés chez des patients en Asie du Sud-Est. Il s’avère donc primordial de cerner comment Plasmodium falciparum agit pour contourner l’action de l’ART et de ses dérivés.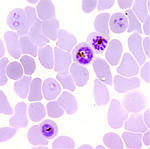
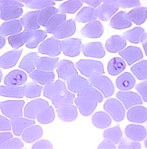
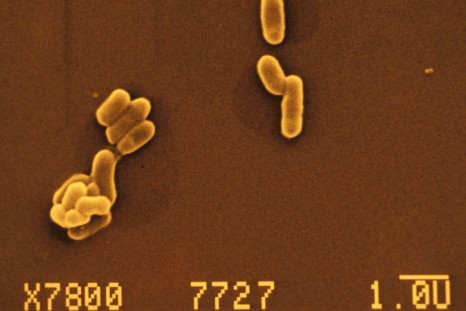
© LCC Différents stades de Plasmodium falciparum à l’intérieur de globules rouges
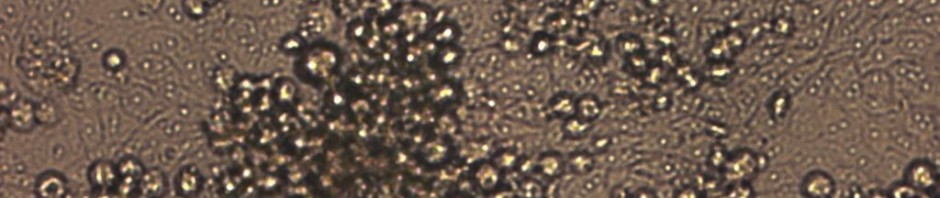
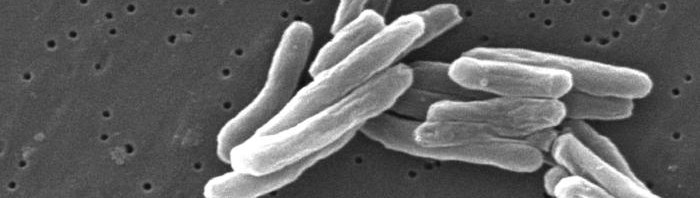
© LCC Stade « ring » de Plasmodium falciparum impliqué dans l’état de dormance
C’est pourquoi l’équipe de Françoise Benoit-Vical, chargée de recherche Inserm au sein du Laboratoire de chimie de coordination du CNRS(2), a cherché à isoler de manière expérimentale des souches résistantes à l’ART. Cette prouesse a été accomplie fin 2009 lorsque les scientifiques sont parvenus à sélectionner une souche de Plasmodium falciparum résistante à ce composé et à certains de ses dérivés, la première qui soit adaptée à la culture in vitro. Poussant plus loin leurs investigations, les scientifiques ont démontré que cette souche ART-résistante est capable de survivre en présence d’ART à une dose 7 000 fois plus élevée que la dose moyenne efficace sur les souches sensibles. De plus, cette souche obtenue expérimentalement partage des caractéristiques avec les souches résistantes sur le terrain.
Les chercheurs ont également identifié et caractérisé un nouveau mode de résistance du parasite. Pour déjouer l’action de l’ART, Plasmodium falciparum se met en « pause », dans un état dit de « dormance »(3). Il tourne alors au ralenti jusqu’à l’élimination du médicament. Cette capacité d’« hibernation » ne s’observe que pour les parasites au stade « ring »(4). En parallèle, une analyse menée avec une équipe du National Institute of Health suggère que l’expression de certaines protéines impliquées dans le cycle de Plasmodium falciparum serait modifiée au sein des souches résistantes. Des études complémentaires vont être menées pour identifier les gènes responsables de l’acquisition de résistance à l’ART.
Les scientifiques ont ainsi pu démontrer un mécanisme de résistance original et disposent désormais d’un outil majeur pour mieux comprendre les mécanismes de résistance aux antipaludiques mais également pour tester différentes solutions thérapeutiques (nouvelles molécules, nouvelles associations thérapeutiques, nouvelles cibles…).
(1) 160 millions de doses d’ACT ont été administrées pour traiter le paludisme en 2009.
(2) Rattachée à cette unité propre de recherche du CNRS, l’équipe est localisée dans le service parasitologie-mycologie du CHU de Toulouse.
(3) On parle également d’un état de quiescence.
(4) Premier stade du cycle parasitaire dans les globules rouges